Понос при женских болезнях
25.08.2011 13961 3.0 0
От гинекологических больных весьма часто приходится слышать жалобы на различные расстройства кишечника.Хронические запоры у женщин – одно из самых частых явлений. Причиной их весьма нередко являются функциональные расстройства, главным образом толстых кишок. К запорам особенно предрасположены лица астенического телосложения, у которых, кроме энтероптоза, обычно отмечается конституциональная недостаточность мускулатуры брюшных покровов и тазового дна. После частых родов, при разрывах промежности, после продолжительных тяжелых заболеваний, ведущих к атрофии мышц, возникает ослабление мускулатуры, принимающей важное участие в акте дефекации.
В результате этого происходит залеживание кала в ампуле прямой кишки. Если к тому же образуется ректоцеле, то происходит как бы „испражнение в прямую кишку” со скоплением подчас громадных количеств кала непосредственно за заднепроходным жомом. При наступающем всасывании воды могут образовываться огромные каловые „опухоли”, постепенно затвердевающие до консистенции камня.
Связанное с такими длительными застоями кала мучительное недомогание, затяжные боли и плохой общий вид нередко заставляют подозревать развитие злокачественной опухоли.
Во многих случаях застой кала вызывает раздражение вышележащих отрезков кишечника с последующей усиленной секрецией. Тогда могут наблюдаться парадоксальные поносы, когда при сильных коликах мимо неподвижных плотных каловых масс выталкиваются зловонные жидкие испражнения.
Ректальное исследование быстро разъясняет истинное положение; после произведенного, подчас даже под наркозом, размельчения и выгребания этих плотных масс с последующим промыванием толстой кишки большими клизмами из воды и масла больные быстро выздоравливают и состояние их улучшается до неузнаваемости.

Запоры у женщин могут быть обусловлены и воздействиями со стороны нервной системы. При изменении возбудимости нервно-мышечного аппарата кишечника отмечается в одних случаях недостаточная перистальтика, дающая картину атонического запора, или в других случаях усиленная судорожная перистальтика с картиной спастического запора. Обе формы нередко сочетаются.
У психастеников, страдающих притупленностью или чрезмерной раздражительностью нервной системы, нередко встречается вялость кишечника. При развившейся с детства привычке произвольно задерживать кал стенки кишок начинают слабо реагировать на раздражение; рефлекторная возбудимость сделавшейся атоничной мускулатуры прямой кишки все больше и больше ослабевает в результате „натренированной бездеятельности”, которая приводит к резкому ослаблению функциональной способности кишечника. Аналогичное вредное влияние на его возбудимость оказывает длительное злоупотребление систематически применяемыми очистительными клизмами.
Хроническая вялость кишок на почве гипертонии блуждающего нерва нередко сопровождается значительным повышением кислотности желудочного сока. Вследствие появляющихся желудочных болей больные предпочитают легко усваиваемую пищу, бедную шлаками, которая, давая мало кала, ухудшает их состояние и усиливает запоры.
Наиболее сильным проявлением гипертонического заболевания кишечника является так называемая слизистая колика, которая проявляется в виде внезапных сильных приступов болей, сопровождающихся выделением большого количества слизи через прямую кишку. Такое состояние кишечника отмечается относительно нередко при наличии хронических воспалительных заболеваний внутренних половых органов.
Рефлекторные запоры могут возникать и на почве трещин заднего прохода, так как каждая дефекация резко болезненна и больные стараются ее избежать. Аналогичная картина нередко бывает связана с геморроем.
Что касается клинической картины, то она при запорах может быть очень разнообразной. Некоторые женщины, даже при многодневных запорах, совершенно не страдают; у других же возникает множество разнообразных неприятных явлений – головные боли головокружения, приливы, тахикардия, аритмия, чувство нехватки воздуха, стеснения в груди, астматические приступы, тяжесть в животе, отрыжка, тошнота, потеря аппетита, падение трудоспособности и др.
С точки зрения правильной оценки этих явлений не следует давать вводить себя в заблуждение указанием больных на бывающий у них ежедневно стул.
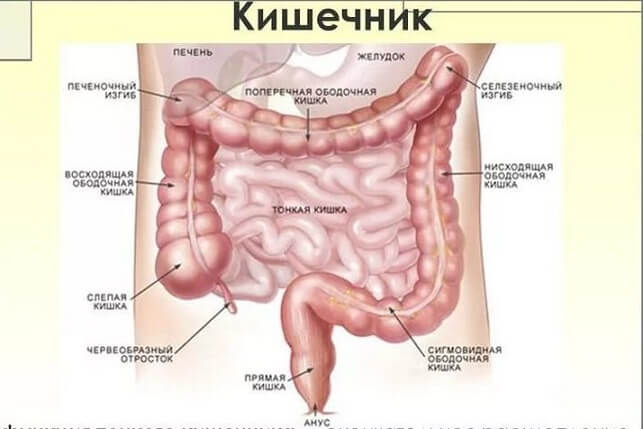
При застоях кала в поперечной и нисходящей части ободочной кишки могут наблюдаться боли в пупочной области и в области печени, ошибочно принимаемые за признаки печеночных камней. При копростазе и вздутии восходящей ободочной кишки и вовлечении слепой кишки возникает асимметричное увеличение правой половины живота, которое может симулировать опухоль яичника. Достаточное очищение кишечника большей частью ведет к полному исчезновению этого образования.
У более молодых женщин (или девушек) запоры являются часто признаком общей астении; их развитию способствуют также сидячий образ жизни, нерегулярное питание, сухоедение, привычка удерживаться от дефекации в течение многих часов.
С наступлением беременности весьма нередко отмечается появление запоров. Несомненное значение имеет и характер (состав) пищи; питание, богатое белками и жирами, в большей мере способствует вялой деятельности кишечника, чем пища, богатая растительной клетчаткой и углеводами.
Однако вялость кишечника встречается нередко как вторичное явление у многорожавших женщин при наличии застоя крови в тазу (варикозные расширения тазовых вен, геморрой, опушение половых органов и др.), а также как следствие воспалительных изменений со стороны тазовой брюшины (хронический периметрии хронический слипчивый пельвеоперитонит). Важно иметь в виду, что не существует прямой зависимости между размером спаечного процесса (обилием спаек) и степенью запоров, однако эта связь несомненна. С устранением спаек (массаж, диатермия и др.) запоры нередко исчезают.
Поносы могут также зависеть от заболеваний тазовых органов: таковы поносы при островоспалительных процессах в малом тазу, особенно при септическом пельвеоперитоните, resp. перитоните; они же, хотя и непостоянно, встречаются при хроническом туберкулезном поражении придатков матки, туберкулезе кишечника.
В периоде полового созревания и наступления половой зрелости нередко наблюдаются диспептические явления. Нарушения моторики кишечника, тошнота, рвота, слюнотечение и т. д. часто сопутствуют беременности. В ряде случаев при наличии язвенной болезни отмечается ухудшение состояния больных во время менструации.
При воспалительных заболеваниях матки и придатков клиническими наблюдениями установлено наличие тесной взаимосвязи между степенью остроты воспаления тазовых органов и секреторной деятельностью желудка. При лечении, по мере затихания воспалительного процесса, у больных наблюдается нормализация кислотности желудочного сока.
Не следует забывать, что, наряду с воспалительными заболеваниями внутренних половых органов, нередко встречается одновременное поражение тех или иных отделов кишечника (особенно аппендицит, сигмоидит). Ввиду топографической близости отростка слепой кишки и флексуры к тазовым органам взаимный переход воспалительного процесса относится к числу обычных явлений, причем не всегда удается установить, какой орган был поражен первично.
Запоры, переходящие в поносы, – частый спутник климактерического периода. Еще Brown – Sekard указывал на то, что подкожное введение тестикулярной жидкости увеличивает физические силы, повышает умственную работоспособность, возбуждает аппетит и регулирует деятельность кишечника.
С прекращением функции половых желез двигательная функция кишечника обычно понижается. В этот период жизни наряду с другими явлениями выпадения весьма часто наблюдаются запоры и метеоризм у лиц, ранее никогда ими не страдавших (Цондек).
Боли при дефекации заставляют думать о наличии трещин в заднем проходе, о геморроидальных узлах (особенно плохо вправляющихся), о воспалительной инфильтрации кишки, наконец, они могут быть рефлекторного характера при воспалении придатков или тазовой клетчатки.
Тошнота встречается главным образом в связи с наступлением беременности (обычно в первые месяцы), однако может наблюдаться и при парезе кишечника, связанном с острым (или под-острым) воспалением тазовых органов.
Те же причины могут обусловить и рвоту. Понятно, что при всех нарушениях функции кишечника надо в первую очередь думать о заболевании желудочно-кишечного тракта, печени, поджелудочной железы, брюшины и др. Однако, если анатомические данные указывают на совпадение этих расстройств с заболеванием полового аппарата, то следует иметь в виду указанные выше взаимоотношения.
Тенезмы в прямой кишке – обычное явление после рентгенизации органов малого таза или введении радия во влагалище (при лечении рака шейки матки). При зуде в области заднего прохода надо иметь в виду возможность глистной инвазии (особенно остриц).
Выделение слизи из прямой кишки – частый спутник колита; слизисто-гнойные выделения могут служить проявлением инфекционного катара прямой кишки (гоноррейный проктит), хронического парапроктита (свищ) и др.
Кровотечение из прямой кишки обусловливается чаще всего геморроем (запоры у рожавших женщин), но может зависеть и от рака прямой кишки и, наконец (в редких случаях), от распространившегося в толщу стенки прямой кишки эндометриоза в клетчатке заднего свода. Наличие в кале старой темной крови говорит о ее происхождении из вышележащих участков кишечника.
Для распознавания поражения кишечника (прямой кишки и флексуры) пользуются пальцевым исследованием (ощупыванием), осмотром на зеркалах (или ректороманоскопией), рентгенографией, исследованием кишечного содержимого, выделений и др.
Источник
Диарея по любой причине – это увеличение количества стула (обычно более 3 раз в день) с изменением его характера на водянистый или полужидкий, или содержащий слизь, гной или кровь. Причина бактериальной диареи – инфекции желудочно-кишечного тракта, вызванные патогенными бактериями, с которыми организм чаще всего сталкивается впервые.
Особенности бактериальной диареи
Бактериальная диарея обычно возникает при плохой гигиене и плохих санитарных условиях. Поэтому бактерии являются распространенной причиной диареи в развивающихся странах, где санитарные условия хуже, а климат теплее. Патогены находят хорошие условия для размножения в загрязненной пище и воде. В развитых странах преобладает вирусная диарея. По этим причинам бактериальная диарея является наиболее распространенной диареей у путешественников.
Бактериальные инфекции в основном локализуются в толстой кишке, поэтому стул при бактериальной диарее, как правило, не очень частый, но содержит патологические примеси, такие как слизь, гной или кровь.
Бактериальная диарея передается через пищеварительный (фекально-оральный) путь и гораздо менее заразна, чем вирусная диарея. Чтобы заболеть нужно получить от нескольких сотен до десятков тысяч патогенных бактерий.
Острая бактериальная диарея часто бывает зоонозом. Источником инфекции может быть не только больной человек, который продолжает выделять бактерии в кале или переносчик инфекции, но также больное животное и пища животного происхождения. Некоторые бактерии, которые являются частью нормальной кишечной флоры животных, являются патогенными для человека, например, сальмонеллы являются нормой флоры в кишечнике птиц (например, уток) и рептилий.
Зооноз
Острая бактериальная диарея может быть тяжелой и привести к развитию осложнений. Наиболее важными этиологическими факторами бактериальной диареи являются кишечные палочки: Salmonella enteritidis, токсино-продуцирующие штаммы Escherichia coli (ETEC-энтеротоксин-продуцент E.coli), Campylobacter jejuni и штаммы родов Shigella и Yersinia.
Насколько распространена бактериальная диарея?
Во всем мире острая инфекционная диарея является вторым наиболее распространенным заболеванием у людей всех возрастов после инфекций верхних дыхательных путей. Бактериальная диарея встречается гораздо чаще в развивающихся странах, чем в богатых развитых странах, где санитария и гигиена питания намного лучше. Бактериальная диарея – наиболее распространенное заболевание среди путешественников.
Практически каждый человек, выезжающий в страны с более низкими гигиеническими стандартами на срок более месяца, испытывает как минимум один эпизод острой диареи, особенно если он едет к семье и друзьям, а не в отель высокого уровня. Бактериальная диарея ответственна за подавляющее большинство, до 80-85% случаев диареи у туристов.
Бактериальная диарея наиболее распространена летом, в отличие от вирусной диареи, которая обычно возникает в холодное время года. Несмотря на то, что общество часто сталкивается с таким частым клиническим синдромом и, следовательно, недооценивает его важность, диарея, вызываемая батареями, является очень серьезной проблемой, самой большой в развивающихся странах, но также частой и значительной в развитых странах, включая Россию. Бактериальная диарея очень распространена, и хотя она обычно протекает легко, она является причиной многочисленных госпитализаций.
В целом, ежегодно в России регистрируется более 20 000 острых бактериальных кишечных инфекций и пищевых отравлений, которые являются причиной нескольких тысяч госпитализаций. При этом количество случаев псевдомембранозного колита увеличивается.
Как проявляется бактериальная диарея?
Клиническое течение бактериальной диареи зависит от ее причины, хотя определить точную этиологию диареи на основании только клинических симптомов сложно. Возбудитель может быть идентифицирован с помощью микробиологических тестов.
Микробиологический тест
Наиболее распространенные этиологические факторы бактериальной диареи: Salmonella, Shigella, Esherichia coli, Campylobacter, Clostridium и Yersinia, а в некоторых районах – холерная палочка.
Как правило, в отличие от вирусной диареи, которая возникает в тонкой кишке, при которой стул обильный и водянистый, при диарее, вызванной бактериями, стул обычно скудный, мягкий и содержит патологические примеси, такие как слизь, гной и кровь.
Характерной особенностью бактериальной диареи является отсутствие рвоты, за исключением пищевых отравлений, например, стафилококкового токсина. Несмотря на перечисленные клинические признаки бактериальной диареи, определить причину диареи на основе одних только клинических симптомов часто сложно, и для подтверждения этиологии диареи необходимы микробиологические тесты – анализ кала, анализы на токсины.
Что делать, если у вас появились симптомы острой бактериальной диареи?
Диарея, как реакция организма на острую бактериальную инфекцию, обычно имеет тенденцию к самоограничению. Терапевтическая проблема – это осложнения диареи: дегидратационные и электролитные нарушения и распространение инфекции.
Лечение бактериальной диареи в первую очередь направлено на предотвращение обезвоживания. Существует три условия лечения: обильное питье, диета и фармакотерапия.
Обильное питье
Диета
Жидкость, которая также хорошо всасывается у пациентов с острой диареей, должна содержать основной внеклеточный электролит, то есть натрий и глюкозу, что облегчает абсорбцию независимо от механизма диареи. Жидкость должна быть в меру концентрированной, то есть она должна содержать ограниченное количество осмотически активных веществ, электролитов и сахаров. По этой причине плохой выбор – употреблять очень соленый бульон или сладкие фруктовые соки и газированные напитки, например, колу. Например, кока-кола содержит более 10% сахарозы – это концентрированный раствор.
Лучший вариант покупать готовые составы для разведения в аптеках, например, регидрон.
В пациенты могут также пить горький чай, настойку мяты, минеральную воду, натуральный йогурт (без сахара), слегка подслащенный яблочный компот и есть легкоусвояемые, слегка подсоленные супы, например морковный или суп с рисом Жидкости нужно принимать много, дополнительно 100-200 мл жидкости на каждый стул для взрослого.
Что касается питания, то вопреки старым взглядам, которые предписывали воздерживаться от приема пищи или ограничивать пищу небольшим количеством легкоусвояемой пищи, сегодня считается, что пациенты с острой диареей должны есть ту же пищу, как и до болезни.
На практике больному человеку достаточно есть то, что он хочет, 4–6 раз в день. Даже во время диареи часть потребляемой пищи будет поглощаться и, по крайней мере, частично удовлетворять потребности организма.
Пациенты с диареей традиционно предпочитают легкоусвояемые блюда, например, кусок пирога, отварной картофель с маслом, рис с печеным яблоком, курицу-гриль или приготовленную на пару рыбу. Категорически запрещается голодать или делать длительные перерывы в еде, который все еще распространены, особенно среди пожилых людей.
Научные исследования показывают, что правильное регулярное питание при острой диарее не только предотвращает дефицит энергии, но и способствует регенерации кишечного эпителия, то есть ускоряет заживление.
Бактериальная диарея часто проходит сама по себе и обычно не требует применения антибиотиков или химиотерапевтических препаратов. Введение антибактериальных средств при острой бактериальной диарее необходимо в определенных клинических ситуациях:
- кровавая диарея с лихорадкой;
- диарея, сопровождающаяся токсемией;
- диарея с распространением инфекции;
- диарея у туристов;
- наличие изолированных микроорганизмов, например, Clostridium difficile (псевдомембранозный энтерит).
Врачи стараются не злоупотреблять антибиотиками из-за побочных эффектов – расстройства кишечной флоры, развития антибиотической диареи или псевдомембранозного колита.
Какие лекарства можно использовать самостоятельно?
В соответствии с текущими европейскими рекомендациями пациентам можно рекомендовать пробиотики, например, Lactobacillus GG, Saccharomyces boulardii, смектины и лекарства, которые препятствуют производству кишечного сока – рацекадотрил.
Пробиотики
Взрослым, но не детям, можно давать лоперамид. В случае лихорадки или сильных болей в животе, на разовой основе могут использоваться парацетамол и спазмолитики.
Пациент должен много пить – до 3-х литров в день и правильно питаться.
Как врач ставит диагноз бактериальной диареи?
Чтобы поставить диагноз острая диарея, проктолог должен установить факт увеличения количества стула, изменение его консистенции, а также наличие патологических компонентов, слизи, гноя или крови. Также врач опрашивает о сопутствующих заболеваниях, лекарствах, путешествиях и контактах с пациентами с диареей.
Диагноз диареи обычно очевиден для самого пациента, поэтому врач полагается на результаты собеседования. В свою очередь, для определения этиологического фактора необходимы микробиологические тесты.
Наиболее важным является оценка общего состояния и гидратации пациента, а также предоставление информации о состоянии стула.
Методы лечения бактериальной диареи?
Вопрос о лечении бактериальной диареи обсуждается в разделе, посвященном лечению диареи. Наиболее важным является прием достаточного количества жидкости и правильное питание. Прежде всего необходимо предотвратить развитие опасного обезвоживания и пополнить энергетические резервы организма.
Противомикробные агенты при бактериальной диарее нельзя использовать регулярно, их следует вводить в четко определенных клинических ситуациях, например, при диарее у туристов или лихорадочной кровавой диарее. Решение о применении антибактериальных препаратов принимает врач. Чтобы выбрать антимикробное лечение и определить его продолжительность, нужно определить этиологический фактор – причину, вызвавшую болезнь.
Пациентам с бактериальной диареей можно давать пробиотики с доказанной эффективностью, например, Lactobacillus GG, Saccharomyces boulardii и смектины. Современные препараты, которые подавляют выработку кишечного сока (рацекадотрил), эффективны для облегчения дискомфорта. Взрослым, но не детям, у которых они могут привести к отравлению, могут назначаться специальные лекарства, которые подавляют моторику желудочно-кишечного тракта, например, лоперамид.
Лекарство от диареи
Традиционные агенты, например, активированный уголь, танин, не работают, поэтому их не следует использовать. Если развивается сильное обезвоживание, необходимо вводить жидкость внутривенно.
Можно ли полностью вылечить бактериальную диарею?
Бактериальная диарея – это болезнь, которая проходит сама по себе. По определению, острая диарея должна полностью исчезнуть в течение 10 дней. Большинство пациентов с острой бактериальной диареей выздоравливают в течение 5-7 дней.
В организме переболевшего может развиваться частичная резистентность к бактерии, которая ее вызвала, но это не защищает от острой диареи, вызванной другими, не связанными с ней микроорганизмами.
Когда следует обратиться к врачу?
Симптомы «тревоги», требующие медицинской помощи, включают симптомы, которые указывают на значительную степень обезвоживания:
- сухость слизистых оболочек (язык, конъюнктива);
- малые порции мочи или анурия;
- очень сильная жажда;
- запавшие глазные яблоки.
Симптомами тревоги также являются любые нарушения состояния сознания (например, раздражительность, апатия, сонливость), стул с кровью, сильная боль в животе и отсутствие улучшения после пероральной регидратации.
Сухость языка
Сильная боль живота
Что делать после окончания лечения бактериальной диареи?
Если острая диарея утихла и пациент чувствует себя хорошо, никаких дополнительных ограничений не требуется. В течение нескольких недель после диареи следует строго соблюдать гигиену, поскольку носители инфекции могут выделять бактерии в течение нескольких недель после исчезновения острых симптомов.
Соблюдение гигиены имеет особое значение для людей, ухаживающих за маленькими детьми, хронически больных и тех, кто занят в производстве и распределении продуктов питания.
Что делать, чтобы избежать бактериальной диареи?
Лучший способ предотвратить желудочно-кишечные инфекции – соблюдать гигиену и поддерживать хорошие санитарные условия во время транспортировки, приготовления и хранения продуктов питания.
Предотвращение эпидемий заключается в эффективном санитарном надзоре за пищевыми продуктами и водой и устранении пациентов и носителей инфекции от деятельности, связанной с пищевыми продуктами. Также необходимо предотвращение передачи инфекций от человека человеку путем тщательной личной гигиены и дезинфекции загрязненных поверхностей.
Поделиться ссылкой:
Источник
