Понос при внутреннем кровотечении


Кишечное кровотечение – патологическое состояние, характеризующееся обильной потерей крови, вследствие заболевания органов ЖКТ, травматических повреждений слизистой оболочки, геморроя, эндокринных патологий, инфекций различной этиологии, сифилиса и даже туберкулеза.
Причины кровотечения в кишечнике
Существует несколько факторов, по которым может открыться кровотечение, они бывают:
- Специфическими.
- Неспецифическими.
К специфическим причинам возникновения относят:
- заболевания органов пищеварения с появлением язв и воспаления;
- полипы, опухоли и злокачественные образования;
- травматические повреждения слизистой оболочки;
- геморрой, при условии, что он носит внутренний характер.
К причинам кишечного кровотечения неспецифического характера можно отнести:
- Различные нарушения в работе эндокринной системы.
- Носовые или легочные кровотечения с забросом биологической жидкости в пищевод.
- Прием пищи, в состав которой входят красители, способные изменить цвет стула.
Эти причины чаще других приводят к появлению крови из органов пищеварительной системы, но подобное явление также наблюдается при сифилисе или туберкулезе.
Болезни органов ЖКТ – основной фактор возникновения внутреннего кровотечения. Появившиеся на поверхности кишечника язвы и повреждения, при прохождении каловых масс начинают обильно кровоточить, что приводит к развитию патологического состояния.
Важно:
Кровотечение приводит к появлению неспецифической симптоматики, если оно не обильное и протекает в скрытой форме.
В пример можно привести неспецифический язвенный колит или Болезнь Крона. При течении этих заболеваний на поверхности кишечника появляются множественные или единичные очаги эрозии.
Полипы и опухоли, а также образования злокачественного характера – представляют собой нарастания соединительной, железистой или иной ткани. В результате естественных процессов пищеварения, образования, опухоли или полипы получают повреждения, отсюда и появляется кровь в кале.
Травмы слизистой стоит расценивать, как повреждения органов пищеварения, они могут появиться при попадании инородного тела в желудок и кишечник. Геморрой — заболевание прямой кишки, которое возникает по причине расширения вен.
В ходе течения патологического процесса на внешней стороне ануса или внутри прямой кишки образуются различного размера венозные узлы. Они могут травмироваться каловыми массами и обильно кровоточить.
Разновидности заболевания
Кровотечение, как состояние имеет определенную классификацию, оно бывает:
- острым или обильным;
- умеренным;
- незначительным.
Обильное или острое характеризуется значительной потерей крови, протекает активно и требует экстренной госпитализации пациента.
Умеренная потеря крови на протяжении незначительного периода времени может оставаться незамеченной. Но как только возникнут изменения в состоянии человека, потребуется госпитализация.
Незначительные потери крови считаются опасными, поскольку могут длительное время оставаться незамеченными. В этот период на фоне состояния возникают определенные изменения в человеческом организме.
При обильном кровотечении пациента сразу госпитализируют, а при незначительном лечение проводят амбулаторно.
Признаки, симптомы и первая помощь при кишечном кровотечении
Заболевание имеет ряд характерных признаков, они зависят от вида состояния и от заболевания, которое привело к потере биологической жидкости.
Какие симптомы внутреннего кровотечения в кишечнике:
- Боль в животе.
- Общая слабость.
- Бледность кожных покровов.
- Привкус железа во рту.
- Изменение цвета каловых масс.
- Рвота или диарея с кровью.
На фоне инфекционного заболевания, помимо крови в кале у человека поднимается температура, возникают признаки интоксикации организма.
Слабость, бледность кожных покровов, снижение уровня АД – это признаки железодефицитной анемии, которая развивается при умеренном и незначительном кровотечении.
Но если же потери биологической жидкости носят острый характер, наблюдается резкая боль в животе, потеря сознания, частые позывы к дефекации с выходом сгустков крови и слизи.
Признаки кровотечения в кишечнике могут нарастать, носить скрытый характер, проявляться периодически. При сборе анамнеза, пациент припоминает 2–3 случая, когда он заметил появление прожилок красного оттенка в кале, изменение его цвета.
О чем расскажет оттенок
О том, какой характер носит кровотечение рассказать может цвет каловых масс:
- если стул изменил оттенок, стал темным, жидким и человек жалуется на частые позывы, то потери крови обильные;
- если в кале есть сгустки крови и слизи, стул имеет яркий красный или алый оттенок, то кровотечение носит либо умеренный, либо обильный характер;
- если каловые массы не изменили цвет и лишь иногда на их поверхности появляются прожилки, напоминающие кровь, то потери биологической жидкости незначительны.
По оттенку фекалий доктор может определить, в какой части кишечника расположен очаг кровотечения:
- Если стул темный, то обследовать стоит толстый кишечник.
- Если каловые массы имеют более яркий оттенок – тонкий кишечник.
- Если же кровь появляется после опорожнения и напоминает алую струйку, находящуюся на поверхности, то причиной такого явления считается геморрой.
Как признак заболевания:
- туберкулез кишечника: длительная диарея с примесью крови, значительная потеря веса, общая интоксикация организма;
- неспецифическое воспалительное заболевание: поражение глаз, кожных порывов и суставов;
- инфекции: повышение температуры тела, длительного течения диарея с примесью слизи и крови;
- геморрой и анальная трещина: боль в области промежности, затрудненное опорожнение кишечника, кровь на туалетной бумаге;
- онкологические опухоли: боль в области живота, обильная рвота с кровью, снижение аппетита, ухудшение общего самочувствия.
Если кал изменил цвет, а акт дефекации не доставляет человеку дискомфорта, нет боли и самочувствие нормальное, то причиной всему могут быть употребляемые накануне продукты. Окрасить каловые массы могут фрукты, ягоды и овощи (черника, гранат, свекла и т. д.).
Как остановить кишечное кровотечение
Если потери крови носят обильный характер, то в домашних условиях необходимо оказать человеку первую помощь:
- Уложить его на ровную поверхность.
- Положить на область живота лед или бутылку с холодной водой.
- Вызвать Скорую помощь.
Чего делать не рекомендуется:
- пить горячие напитки;
- принимать пищу;
- купаться в горячей ванной.
Запрещается выполнять любые физические нагрузки, которые могут стать причиной повышения уровня АД и усиления интенсивности кровотечения.
Когда прибудет бригада врачей, она окажет пациенту следующую помощь:
- измерит уровень артериального давления;
- внутривенно введет препараты, кровоостанавливающего действия.
Установить причину патологического состояния без специального оборудования у медиков не получиться. По этой причине человеку сделают инъекцию препарата, который поможет уменьшить интенсивность потери крови. После укола больного уложат на носилки и отвезут в больницу.
Диагностика
При появлении патологических признаков стоит обратиться:
- к гастроэнтерологу;
- к эндокринологу.
Консультация у гастроэнтеролога поможет установить точный факт болезни, но, помимо этого специалиста необходимо обратиться и к эндокринологу. Он поможет установить связано ли патологическое состояние с нарушениями обменных процессов в организме.
Первые диагностические процедуры:
- Потребуется сдать кровь на клинический анализ, для того, чтобы определить концентрацию эритроцитов, нефроцитов, гемоглобина и гематокрита.
- А также кал на наличие скрытой крови (коагулограмму) исследование актуально в различных отраслях медицины, применяется в кардиологии при постановке диагноза. Назначается при инфаркте миокарда, различной этиологии кровотечениях.
При проведении осмотра гастроэнтеролог обращает внимание:
- на цвет кожных покровов пациента;
- на частоту пульса.
Врач должен измерить уровень артериального давления и выяснить случились ли ранее у человека потери сознания.
Проводят ручное или пальпаторное обследование прямой кишки, для выявления наличия в этой области геморроидальных узлов, которым могли быть нанесены значительные повреждения, в результате чего и появилась кровь.
Геморрой лечит проктолог, а не гастроэнтеролог, поэтому врач может перенаправить пациента к другому специалисту, если причиной кровотечения стал варикоз прямой кишки.
Какие исследования помогут поставить диагноз:
- Эндоскопия.
- Ректороманоскопия.
- Колоноскопия.
Эндоскопическое исследование проводят путем введения через естественные пути специальных приборов-эндоскопов, с помощью которых врачам удается под многократным увеличением рассмотреть слизистую оболочку органа, выявить область, подвергшуюся патологическим изменениям и поставить пациенту диагноз.
Ректороманоскопия – обследование, проводимое с использованием специального эндоскопа, который помогает выявить наличие очагов воспаления в области толстой и прямой кишки. Эндоскоп вводят через анус, без применения анестезии.
Таким образом:
Полученной информации достаточно, чтобы определить очаг локализации патологического процесса, выявить изменения слизистой оболочки. Ректороманоскопия требует предварительной подготовки.
Колоноскопия – это современный метод диагностики с использованием эндоскопа в виде тонкой трубки с микрокамерой на конце. Трубку вводят пациенту в анус, при этом идет подача воздуха.
Это позволяет разгладить складки кишечника. Фиброколоноскоп помогает определить состояние слизистой оболочки органов, вывить вяло текущее кровотечение. При обнаружении опухоли или полипа собрать материал для биопсии.
Эндоскопического характера обследование, с введением зонда помогают не только поставить диагноз пациенту, но и провести процедуры по локализации очага кровотечения. С помощью электродов прижечь сосуд или провести полипэктомию. Обнаружить в полости органа тромб и определить его характеристики.
Если установить причину потери крови так и не удалось, назначают проведение:
- Мезентерикографии – подразумевает введение в брыжеечную артерию меченых эритроцитов. После чего пациенту делают рентгенографию. На снимке видно передвижение специально окрашенных телец. Процедура позволяет выявить характерные архитектурные сосудистые особенности, с помощью контраста.
- Сцинтиграфии — метод радиоизотопной диагностики. Процедура весьма специфическая, подразумевает введение в организм радиофармпрепарата и отслеживание, и регистрацию производимого излучения. Изотопы могут находиться в органах и тканях, что помогает опознать патологические очаги воспаления, кровотечения. Процедура помогает оценить работу того или иного органа и выявить отклонения.
Мезентерикография эффективна только в том случае, если потеря крови составляет 0,5 мл в минуту или она носит более интенсивный характер. Если обнаружить очаг удалось, то введённый ранее катетер врачи могут использовать для проведения склерозирования.
Если интенсивность кровотечения ниже, составляет не более 0,1 мл в минуту, то назначают сцинтиграфию — введение в организм человека меченных изотопом эритроцитов.
Зачем это нужно:
Внутривенное введение кровяных телец помогает обнаружить очаг кровотечения, но четкой информации о его локализации обследование дать не сможет. В рамках диагностики отслеживается процесс передвижения эритроцитов, делается это с помощью специальной камеры.
В последнюю очередь проводят рентгенографические исследования пассажа кишечника. Для того чтобы обследование состоялось, пациент принимает бариевую взвесь.
Это контрастное вещество, продвижение которого будут отслеживать с помощью рентгенографических снимков. Контраст пройдет по толстому и тонкому кишечнику. А когда пассаж войдет в слепую кишку, исследование считают заверенным.
Рентгенография кишечника может исказить результаты других обследований, проводимых с использованием эндоскопа. По этой причине исследование проводят в последнюю очередь, а его результаты оценивают уже после остановки кровотечения, не раньше чем через 48 часов.
Лечение кишечного кровотечения
После транспортировки пациента в стационар начинают проведение процедур. Если потери биологической жидкости значительны, то назначают капельное введение плазмы или крови.
Объемы переливаний:
- Плазма: 50—10 мл, реже 400 мл.
- Кровь: 90—150 мл.
- Если кровотечение обильное: 300—1000 мл.
Помимо капельного переливания, используют внутримышечное введение белка крови, показанием к подобным процедурам является артериальная гипертензия. При высоком уровне АД переливание крови капельным образом нецелесообразно.
Общие рекомендации:
- пациенту необходим полный покой;
- соблюдение постельного режима.
Больной должен находиться в постели, не испытывать никаких эмоциональных или физических нагрузок, способных ухудшить его состояние.
Практикуется и введение гомеостатических препаратов, способных остановить или замедлить потерю биологической жидкости:
- Сернокислый Атропин.
- Раствор Бензогексония.
- Рутин, Викасол.
Раствор Бензогексония вводят только в том случае, если уровень артериального давления не снижен, он помогает уменьшить перистальтику кишечника, снизить тонус сосудов, приостановить потери крови.
Важно:
Наравне с медикаментами человеку дают глотать гемостатическую губку, измельченную на куски.
Если резко понизилось артериальное давление, применяют препараты для повышения его уровня: Кофеин, Кордиамин. Если давление ниже 50 мм, то переливание крови приостанавливают до тех пор, пока уровень давления не стабилизируется.
Оперативное вмешательство
Показания для проведения экстренного хирургического вмешательства:
- Язва. При условии, что остановить кишечное кровотечение не удается или после остановки возник рецидив состояния. Наибольшей эффективностью отличаются процедуры, проведенные в первые двое суток с момента обращения в медицинское учреждение.
- Цирроз печени. При условии, что болезнь носит запущенный характер, и лечение ее с помощью консервативной медицины не привело к желаемым результатам.
- Тромбоз. В совокупности с синдромом острого живота.
- Опухоли онкологического и иного характера. При условии, что остановить кровотечение не удается.

Если причину кровотечения установить так и не удалось, то операцию проводят в срочном порядке. При ее проведении хирург вскрывает брюшную полость и пытается самостоятельно установить причину потери крови. Если очаг обнаружить не удается, то проводят резекцию – удаление части кишечника.
Есть и другие менее травматичные методы оперативного лечения:
- Склерозирование — введение в кровоточащий, лопнувший или поврежденный сосуд специального вещества, который его «склеивает» и тем самым останавливает потерю биологической жидкости.
- Эмболию артерий — перевязывание ее специальными коллагеновыми или иными кольцами, в результате чего кровотечение останавливается, поскольку на конкретном участке приток крови к органу ограничен.
- Электрокоагуляцию – прижигание лопнувшего или поврежденного сосуда горячим электродом.
Но если в процессе вскрытия брюшной полости хирург обнаружил опухоль или полип, он вырезает образование, а полученный материал отправляет на гистологическое исследование. Дальнейшее лечение пациента будет зависеть от результатов гистологии.
Восстановление после кровотечения
Все процедуры сводятся к ограничению физической активности и соблюдению особых правил питания. Первые сутки человеку прописывают голодание, можно пить холодную воду, перорально в форме капельниц или внутримышечных инъекций, вводят раствор глюкозы 5%.
Голодание может быть продлено еще на 1–2 дня. Отказ от пищи сменяется включением в рацион: молока, сырых яиц, фруктовых соков и желе. Продукты употребляют исключительно в холодном виде, чтобы не спровоцировать рецидив состояния.
К концу недели размещают есть яйца в сметку, протертые каши, размоченные сухари, мясные пюре. Параллельно с диетой проводиться медикаментозная терапия, которая направлена на купирование первопричины возникновения патологического состояния.
В целом:
Кишечное кровотечение считается опасным, потери биологической жидкости, даже в незначительном количестве сказываются на состоянии здоровья человека. Если вовремя не принять меры, то систематическая потеря крови может привести к летальному исходу.
На кишечные приходиться всего 10% от общего объема кровотечений, с которыми пациенты доставляются в стационар. Но ежегодно от кровотечений кишечника гибнут более 70 тыс. человек.
Источник
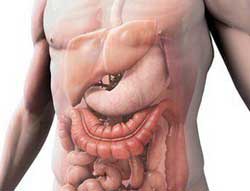
Открывшееся внутреннее кровотечение – это опасное для здоровья и жизни состояние, которое возникает по разным причинам. Чаще всего кровь проникает в полости организма, а также сформированные ею пространства.
Внутреннее кровотечение – что это?
Это быстрая утрата крови, при которой она не вытекает из организма, а попадает в в определенные места внутри. Это может быть матка у женщин, пространство между суставами, желудок, мочевой пузырь, лёгкие, кишечник.
Симптоматика данного состояния зависит от места его локализации. Кровоизлияние может возникнуть в брюшной полости, межмышечной и т. д.
.jpg)
Причины патологии бывают, как правило, двух типов: механическое повреждение (травма, удар) и хронический недуг.
Опасность такого явления усиливает несвоевременное оказание первой помощи, игнорирование признаков больным, поздняя диагностика.
Если вовремя обратиться за медицинской помощью, то можно минимизировать серьёзные осложнения, определить локализацию кровотечения и остановить его.
Симптоматика патологии
Внутрибрюшное кровотечение – одно из самых распространенных при механических травмах. Симптомы такой формы достаточно серьёзные.
Больного сильно тошнит, открывается кровавая рвота, если патология в полости ЖКТ. Диарея возникает при внутреннем кровотечении в верхней части пищевода или тонком кишечнике. При поражении в толстом кишечнике красные выделения будут из ануса.
Желудочно-кишечное кровотечение – одно из наиболее опасных. К симптомам относят повышение температуры, больной может почувствовать боль в животе. Если легочное кровотечение, то человека мучает сильный кровавый кашель, а место скопления выделений – плевральная полость. Появляется одышка, не хватает воздуха.
При маточном кровь идёт в середине цикла, изливается из влагалища. Однако многие симптомы при ряде видов не ярко выражены, что затрудняет диагностические мероприятия и приводит к ухудшению состояния пациента.
Итак, симптоматика кровотечений, произошедших внутри организма:
.jpg)
- Ухудшение самочувствия.
- Внезапная слабость, вялость, апатия.
- Озноб, жар, лихорадка, потливость, бледность.
- Острое чувство страха.
- Тошнота, рвота.
- Жажда.
- Потеря самоконтроля.
- Головокружение, обморочное состояние.
- Тяжёлый кашель с кровью.
- Одышка.
- Внезапные боли внутри или же полное их отсутствие.
Если никого нет рядом, необходимо позвонить в службу скорой помощи, затем принять горизонтальное положение. По возможности надо позвонить также своим близким, если они находятся недалеко. В этом случае оставаться одному не только страшно, но и опасно.
Нельзя принимать никакие таблетки, пить воду. Нужно приложить к голове, груди, животу лёд. Важно постараться не паниковать и не делать резких движений.
Общие признаки кровотечения
Главные признаки для всех форм кровотечений, произошедших внутри организма: слабость в теле, вялость, артериальное давление (АД) значительно снижается, кожные покровы бледнеют, появляется холодный пот.
Подозрение на подобное состояние должно возникнуть, если были провоцирующие факторы (удары тупыми, колющими предметами; травмы), были диагностированы заболевания внутренних органов.
Больной может потерять аппетит, чувствовать сильную жажду, даже терять сознание. Насколько состояние человека тяжелое, можно распознать по определенным признакам.
Если кровотечение незначительное, то пульс интенсивный – до 80 ударов в минуту, а АД понижается, остальная симптоматика может отсутствовать.
Если кровотечение средней степени, верхнее давление падает до 90 мм. рт. ст. и ниже, учащается сердцебиение. В этом случае кожный покров бледнеет, руки и ноги становятся холодными, учащается дыхание, появляется тошнота, слабость, кружится голова, все психомоторные реакции замедляются.
В тяжелых случаях у больного падает давление значительно, пульс частит, дыхание прерывистое, проступает холодный пот, появляется сонливость, дрожание рук и ног, темнеет в глазах, начинается рвота, кожные покровы бледнеют, развивается цианоз, состояние человека критическое.
Если кровопотеря носит массовый характер, то давление снижается резко, пульс очень быстрый – до 160 ударов в минуту, сознание у больного спутанное, наблюдается бледность кожи, бред, холодный пот, черты лица заостряются.
Смертельная потеря крови: замедление пульса, понижение давления, остановка дыхания, судороги, расширенные зрачки, сухая и бледная кожа, агония и летальный исход.
Виды
Различают несколько видов кровотечений: артериальное, капиллярное, венозное. Причина артериального – повреждение артерии острым, режущим предметом, огнестрельное ранение; травма, полученная в результате тупого удара.
Остановить кровотечение самостоятельно очень трудно. Кровь изливается фонтаном внутрь органов и наружу, пострадавший может за несколько минут потерять критический объём крови, что приведёт к смерти.
Капиллярное – часто встречающееся. В этом случае может кровоточить поверхность внутренних органов, к ним относят печень, почки, селезёнку.
Симптоматика в самом начале слабо выраженная, это усложняет процесс диагностики. Язва желудка может стать его причиной, а также кровоизлияние происходит в ткани головного мозга. В этом случае необходимо срочно оказывать помощь больному.
Венозное образуется, если повреждаются стенки вен. У больного мгновенно развиваются симптомы малокровия, анемия, возникает шоковое состояние. При венозном кровотечении могут возникать опасные состояния, при которых выходящая жидкость скапливается в плевральной и забрюшинной полостях.
Причины
Почему возникает подобная патология? Факторы ее формирования могут быть разными, на первый взгляд, даже невозможными. Среди них:
- плохая свертываемость крови (наследственность);
- переломы ребер, травмы механические, ранения;
- инфекции, патологии, цирроз печени, язвы, туберкулез, неправильное расположение внутренних органов, их смещение, увеличение из-за болезни;
- при беременности – разрыв яичника, кисты, внематочное расположение плодного яйца;
- распад злокачественной опухоли;
- артериальная гипертензия, атеросклероз.
Причин может быть гораздо больше, поэтому важно вовремя отреагировать на резкие изменения в самочувствии, особенно если имели место провоцирующие факторы, а также диагностированы хронические заболевания кишечника, желудка и других жизненно важных органов.
Способы определения места внутренних повреждений
Если человеку плохо, как найти объективный признак внутреннего кровотечения и распознать его источник?
Если кровоизлияние произошло в брюшную полость, последовал разрыв селезёнки или печени, то к общим симптомам относят головокружение, слабость, понижение давления и тахикардию. У больного появляется тяжесть в животе, боль в левом и правом плече, при пальпации брюшины есть болезненность в верхней части.
Самостоятельно определить кровотечение и его характер трудно, но возможно.
Если случился разрыв труб или яичников, то появляется боль внизу живота, в заднем проходе, ухудшение самочувствия, из половых органов есть красные выделения.
При кровотечении, произошедшем в забрюшинном пространстве (разрывы почек, аорты), у больного наблюдается общая симптоматика, выраженная не сильно.
Ощущается боль в поясничном отделе, если постучать легко по позвоночнику, то она усилится.
Если поражение в желудке, кишечнике, то наблюдается кровавая рвота или понос, отсутствие боли в животе.
Как останавливают кровь
Если есть подозрение на внутреннее кровоизлияние, то первая медицинская помощь в домашних условиях сыграет важную роль для исхода ситуации. До приезда врачей больного следует уложить, чтобы мышцы расслабились. Если у пострадавшего наблюдается кашель, то его телу придают полусидячее положение.
Обязательно нужно открыть окно в помещении, приложить на предполагаемое место повреждения холод.
Важно контролировать дыхание человека, пульс. Если ему становится хуже, нужно сделать непрямой массаж сердца и провести искусственное дыхание.
Нельзя давать обезболивающие, воду, лекарства, разминать тело, туго перевязывать место повреждения, перемещать пострадавшего.
Лекарственная терапия
Лучшее средство лечения внутренних кровоизлияний – своевременная помощь и операция. Терапию данной патологии проводят в условиях больницы, в отделениях гинекологии, хирургии, нейрохирургии – в зависимости от источника кровопотери.
Врачи сначала останавливают кровь, возмещают ее потерю, улучшают циркуляцию. Используют физические растворы, глюкозу, остальные медикаментозные препараты назначаются в соответствии с состоянием больного.
В каких случаях требуется операция
Оперативное вмешательство нужно, если состояние больного критическое. После того как человеку оказали первую помощь, его госпитализируют. Специалисты учитывают источник кровотечения, а после принимают меры.
Если место сосредоточения жидкости – плевральная полость, то лечением занимаются травматологи, если лёгкие – хирурги, при внутричерепном повреждении – нейрохирурги, при маточном – врачи-гинекологи.
Хирургическое вмешательство потребуется, если источник находится в желудочно-кишечном тракте.
Основная задача врача – остановить кровотечение, компенсировать объём потери и улучшить кровоснабжение. У пациентов нередко возникает шок, при котором внутренние органы недополучают кислорода.
В таких случаях больным делают переливание, вводят глюкозу и физиологический раствор. Если случай тяжёлый, кровь останавливают при помощи прижигания, но чаще всего требуется операция.
При легочном кровоизлиянии проводят тампонаду бронха. Если заполнена кровью брюшная часть, то срочно проводят лапаротомию. Если повреждение внутричерепное, то делают трепанацию. При язве удаляют поврежденные сосуды, при трещинах в кишечнике проводят операцию и зашивают их.
Если у женщины случилась внематочная беременность (произошел разрыв трубы), то патология ликвидируется только хирургическим путем.
Внутреннее кровотечение при беременности
Подобное состояние называется еще преждевременной отслойкой плаценты, и оно требует срочного вмешательства специалиста.
Клинические проявления этого состояния:

- выделения могут быть обильными, средними, отсутствовать вовсе;
- боль внизу живота, матка «каменеет», при пальпации это легко почувствовать;
- нарушается сердечная деятельность плода, возникает гипоксия (определяется по УЗИ);
- у женщины поднимается температура тела.
- ухудшается самочувствие.
Провоцируют отслойку употребление алкоголя матерью, наркозависимость, курение, анемия, низкое число эритроцитов, травмы живота, аллергия на лекарственные препараты, колебания артериального давления.
Последствия
Любое кровотечение представляет угрозу для человека, а внутреннее – тем более. В этом состоянии артериальное давление внезапно падает, снижается гемоглобин.
В случае попадания крови в полости внутренних органов нарушается их деятельность. Если при этом сжимаются сосуды, то происходит некроз тканей. Кровь, находящаяся в полостях органов какое-то время (не циркулирующая), становится подходящим местом для размножения бактерий и развития инфекций.
Если больному не была оказана вовремя помощь, то существует большая вероятность смерти. Организм обескровливается, нарушается деятельность сердца и мозга. Если же человеку удается помочь, то его ожидает длительный период восстановления, и всё зависит от тяжести состояния.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
