Эрозивный бульбит и понос
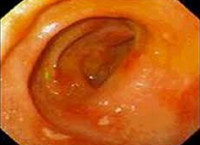
Человек ежедневно подвергает опасности свою нежную слизистую оболочку ЖКТ. Чрезмерно острая или твёрдая, не полностью перемолотая пища, агрессивные вещества в продуктах питания и медикаментах, алкоголь, патогены и другие раздражители могут сильно повредить оболочку пищеварительного тракта. Такое негативное воздействие может привести к образованию эрозий и язв.
Когда возникает поражение внутренней поверхности желудка, диагностируется гастрит, а когда поражена слизистая двенадцатиперстной кишки (ДПК), диагностируют дуоденит. Если воспалительный процесс сосредотачивается лишь в начальной (бульбарной, луковичной) части ДПК, гастроэнтерологи указывают на возникновение бульбита (бульбодуоденит). Бульбит — это одно из наиболее распространённых типов дуоденита.
Причины
Причины возникновения бульбита сходны с этиологией гастрита. Это детерминировано тем, что луковица ДПК – это продолжение сфинктера привратника (мышечное кольцо в нижнем отделе желудка). Поэтому патология неофициально называется бульбит желудка.
Бактериальная инфекция – популярнейшая причина бульбита. Подобно любому патогенному организму бактерия Helicobacter pylori, проникнув в ЖКТ, может за короткое время вызвать воспаление в любой его части, включая бульбарный отдел.
Helicobacter pylori живёт и развивается в кислой среде. У здорового человека поджелудочная железа продуцирует ферменты, которые снижают кислотность пищи в желудке, транспортирующейся в ДПК. Когда в работе ЖКТ происходит сбой, смоченная кислотой из желудочного сока пища, агрессивные секреты поджелудочной железы и печени, необходимые для пищеварения, без коррекции уровня кислотности проникают в бульбарный отдел. В результате создаётся благоприятная среда для жизни и развития Helicobacter pylori.
Воспалительный процесс развивается в местах, где застаивается пища, смоченная желудочным соком, который раздражает слизистую. Когда пища долгое время находится в луковице ДПК, из-за нарушения кишечной моторики, бактерии в ней начинают расти и развиваться.
Некоторые хронические болезни пищеварительного тракта системы (гастрит, панкреатит, колит, язва), вызванные бактериальной инфекцией, могут привести к бульбиту.
Бульбит двенадцатиперстной кишки может развиваться в результате нарушений в других органах (желчном пузыре, поджелудочной железе, почках, печени). Причиной возникновения бульбита могут послужить аномалии в их строении и нарушение их функционирования. Заболевания органов дыхательной и сердечно-сосудистой системы, вызывающие кислородное голодание тканей и нарушение в них обменного процесса также приводят к воспалению в ЖКТ.
Существуют определённые условия, которые необязательно приводят к болезни, но могут увеличивать риск его возникновения.
Эмоциональная неустойчивость, частые стрессы, истощающие нервную систему и приводящие к сосудистому спазму, нарушающему циркуляцию крови. В результате сосуды разрываются, а вокруг кровоизлияний в луковице развивается воспаление. Также стрессовое состояние усиливает секрецию медиаторов воспаления, катехоламинов. К тому же стресс стимулирует продуцирование катехоламинов, медиаторов воспаления.
Иногда бульбит развивается в условиях сниженного иммунитета, так как существует большая возможность для активизации инфекционно-воспалительного процесса. Тяжёлые расстройства, понижающие иммунитет и требующие применения медикаментов, которые могут раздражать желудочную слизистую. Частое употребление алкоголя, твёрдых продуктов, антибиотикотерапия, могут привести к острым приступам бульбита. Воспаление луковицы бывает иногда при сальмонеллёзе и дизентерии. Спровоцировать развитие патологии может и гепатит А.
Редкие причины бульбита:
- наследственная целиакия;
- синдром Золлингера — Эллисона;
- болезнь Крона;
- гельминтоз;
- лямблиоз;
- инородное тело в полости ДПК;
- переедание;
- операции в брюшной полости;
- нарушение характера и режима питания.
Бульбит — симптомы
У бульбита есть симптоматика, свойственная всем заболеваниям ЖКТ:
- боль и тяжесть в животе;
- тошнота, иногда сопровождается рвотой;
- диспептические расстройства (вздутие живота, отрыжка, изжога);
- нарушение стула;
- нестабильный аппетит (от ухудшения до неконтролируемого чувства голода).
Также имеются специфические проявления, отличающие бульбит от других пищеварительных расстройств. Первый признак – боль в эпигастрии («под ложечкой»). Болезненные ощущения могут появиться в любое время суток, но нередко они мучают пациентов ночью. Болевой синдром развивается через 1,5 — 3 часа после еды, но при наличии на слизистой эрозии, он может возникнуть спустя 15 — 20 минут после приёма пищи или натощак.
В начале развития болезни боль имеет ноющий характер и локализируется вверху живота. Затем она начинает отдавать в правое подреберье (реже левое) или концентрируется вокруг пупка.
Болевой синдром по-разному может проявляться. У одних пациентов он острый или приступообразный, у других наблюдается слабовыраженная тянущая боль. В хронической стадии она исчезает, и пациент её ощущает только при пальпации. У пострадавших лиц не обязательно будут присутствовать все симптомы.
Клиническая картина расстройства зависит от сопутствующих патологий. Если желудочный сок имеет высокую кислотность, обязательными будут изжога и кислая отрыжка. Иногда изжога может отсутствовать, но отрыжка становится горьковатой. У отдельных пациентов есть привкус горечи во рту, не обусловленный приёмом пищи, у других отмечается неприятный запах из ротовой полости.
Другие признаки бульбита:
- слабость;
- головные боли и головокружения;
- гипергидроз (высокое потоотделение);
- дрожь рук и всего тела.
Формы
| Наименование | Проявления |
| Поверхностный | Не поражаются воспалением глубокие слои слизистой, нет сильной боли, а общее состояние заметно не ухудшается. |
| Катаральный бульбит | Схваткообразные абдоминальные боли, повышенное газообразование, тошнота, слабость, иногда приступы головной боли. |
| Очаговый | Воспаление охватывает только отдельные части луковицы ДПК. Клиническая картина схожа с разлитой формой. Может сдвинуться локализация боли. |
| Эритематозная бульбопатия | Формирование на слизистой ДПК красных отёчных пятен, усыпанных мелкими кровоточащими язвочками. Наблюдаются следы крови в кале и рвотной массе. |
| Эрозивный | Характерно тяжёлое течение. На воспалившейся слизистой имеются неглубокие ранки (царапины, трещины), окружённые отёчной собирающейся в складки тканью. Боль более интенсивная в утренние и вечерние часы. Тошнота может сопровождаться рвотой и приступом головокружения. Возможна изжога и отрыжка непереваренной едой. |
| Эрозивно-язвенный | На месте ран образуются язвы, из-за которых возникает сильная боль натощак и после еды. Есть риск возникновения в ДПК кровотечения, тогда фекалии и рвотная масса приобретают тёмно-красный или чёрный цвет. |
| Рубцовый (рубцово-язвенная деформация) | Результат неграмотного лечения язвы ДПК. На месте изъязвления формируются рубцы, приводящие к ухудшению перистальтики и проходимости. |
| Гиперпластический | Развивается на фоне долгого воспаления, приобретающего бугристый вид, что указывает на разрастание тканей. Может быть спровоцирован онкологическим заболеванием. |
| Атрофический | Слизистая ДПК истончается, что нарушает работу органа. Наблюдается частая кислая отрыжка, содержащая кусочки непереваренной пищи, тяжесть и урчание в желудке и кишечнике, боли в эпигастрии, нарушение стула. |
| Фолликулярный | На слизистой ДПК образуется много пузырьков, которые впоследствии лопаются и преобразуются в некрупные изъязвления. |
Когда патология сочетает в себе проявления разных типов бульбита, она носит название смешанный бульбит.
Последствия и осложнения
Любой воспалительный процесс вызывает сбой в работе органа, что приводит к нарушению пищеварения: в организм не поступает необходимый уровень питательных элементов, зато он наполняется токсинами из-за застоя и гниения пищи, понижается иммунитет. Ослабление защитной системы приводит к активации в организме бактериально-инфекционного процесса, также раковые клетки получают возможность развиваться.
Если отсутствует надлежащее лечение, патология любой разновидности при воздействии агрессивных факторов может трансформироваться в эрозивную форму, что, в конечном счёте, приведёт к язве ДПК.
Жизни пациента угрожают кровотечения при эрозивной форме, а также прободение (перфорация) язвы.
Диагностика
Диагностика бульбита затруднительна, так как его клиническая картина характерна для многих воспалительных расстройств ЖКТ.
Зачастую хронический бульбит выявляется во время УЗИ, рентгеновского обследования или гастроскопии, назначенных по-другому поводу.
Боль в эпигастрии во время обострения патологии при обострении бульбита имеет непостоянный характер и локализацию. Причина болезненного ощущения быстро выявляется при пальпации по напряжению мышц в области расположения ДПК. Для подтверждения наличия воспалительного процесса назначаются анализы крови. В общем анализе крови выявляется повышение лейкоцитов, а в биохимическом – увеличение числа реактивного белка, вырабатываемого печенью, изменение уровня ферментов пищеварения, продуцируемых поджелудочной железой.
Анализ кала при эрозивном и эрозивно-язвенном бульбите выявляет наличие эритроцитов в фекалиях.
Когда подозревается бактериальная инфекция, а именно Helicobacter pylori, требуются анализы на выявление возбудителя. Этот анализ выполняется во время проведения фиброгастродуоденоскопии (ФГДС). Здесь же определяется уровень кислотности желудочного сока и, если необходимо, выполняется биопсия для исключения онкологии.
Для идентификации возбудителя болезни могут выполняться дополнительные исследования: дыхательный тест, ПЦР-анализ, ИФА-анализ на антитела к патогену.
Кроме ФГДС, основного метода диагностики расстройств ЖКТ, применяются рентгенография, проводимая с использованием контрастного вещества, и УЗИ. Рентгеноскопия позволит обнаружить нарушение перистальтики, спастические и застойные явления, увеличение размеров органа.
При помощи УЗИ можно определить состояние ДПК, локализацию воспаления, обнаружить его хроническое течение.
Во время ФГДС при бульбите выявляются маленькие узелки беловатого цвета на фоне отёчного покрасневшего участка слизистой.
Лечение
Лечение бульбита должно проводиться комплексно. При лёгкой форме патологии, если отсутствует бактериальная инфекция, оно подразумевает отказ от вредных привычек (переедания, употребления алкоголя, курения), налаживание характера и режима питания, нормализация психоэмоционального состояния.
Когда воспаление ярко выражено, в лечение необходимо включить приём лекарств и физиотерапию.
Лечение медикаментами
Лекарственная терапия направлена на купирование воспалительного процесса. Назначаются антацидные средства (Альмагель, Фосфалюгель) для снижения кислотности и ферментные препараты (Вобэнзим, Серокс, Энзистал) для облегчения работы органов ЖКТ.
Антибактериальная терапия назначается при обнаружении Helicobacter pylori. С этой целью применяются антибиотики разных групп: Амоксициллин, Метронидазол, Кларитромицин, Тетрациклин и пр. Чаще всего терапия подразумевает сочетание 2 антибиотиков и регулирующих кислотность препаратов (Омез, Ранитидин, Пантопразол и пр).
При эрозивной форме назначаются болеутоляющие средства. (Баралгин, Но-шпа, Дротаверин и пр).
Диета
Диета при бульбите нежёсткая, но имеются ограничения. Необходимо исключить продукты, оказывающие раздражающий эффект на слизистую желудка и ДПК или стимулирующие выработку соляной кислоты (консервированные продукты, жареные и острые блюда, крепкий чай, кофе, приправы, алкоголь, копчёности кислые фрукты). Минимизировать потребление соли.
Питание должно быть дробным, 5 – 6 в день маленькими порциями.
Предпочитаются жидкие блюда, кисель, слизистые отвары (овса, риса). Фрукты и компоты из них насыщают витаминами организм, но они не должны быть сильно кислыми.
Другие разрешённые продукты:
- нежирные творог и сметана;
- вчерашний хлеб из пшеничной муки;
- диетическое мясо и рыба;
- макаронные изделия.
При бульбите полезно пить кипячёное молоко, до 5 стаканов в сутки, так как оно улучшает функционирование кишечника.
Заключение
Прогноз зависит от своевременности обращения пациента за помощью специалиста. Определяющим фактором является точность исполнения назначений врача. Наименее благоприятный прогноз имеет эрозивная форма, когда есть риск развития язвы луковицы ДПК.
Стаж работы 7 лет. Окончил Первый МГМУ им. И.М. Сеченова, кандидат медицинских наук. Работаю в больнице Гамал Эльдин Эль Афгани города Каира. Специализация: гастроэнтерология.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Загрузка…
Источник
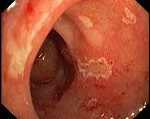
Эрозивный бульбит – это патология бульбарного отдела двенадцатиперстной кишки, характеризующаяся образованием поверхностных дефектов на слизистой оболочке. Основным клиническим признаком является боль в эпигастральной области, возможны диспепсические явления, кровотечения. Наиболее информативный метод диагностики – эзофагогастродуоденоскопия; также применяются методы рентгенодиагностики, выявления H. pylori. Лечение в большинстве случаев консервативное, направлено на устранение причины развития эрозий (антихеликобактерная терапия, коррекция первичных заболеваний); при отсутствии эффекта проводится хирургическое удаление неэпителизирующихся тканей.
Общие сведения
Эрозивный бульбит – поражение луковицы (ампулы) 12-перстной кишки, сопровождающееся единичными или множественными очагами повреждения слизистой с минимальным перифокальным воспалением. Данное заболевание обнаруживается у 1-3% пациентов, которым проводилась гастроскопия по поводу болей в верхних отделах живота, однако считается, что распространенность эрозивного бульбита намного выше. Патология с одинаковой частотой диагностируется у лиц обоих полов, хроническая форма чаще встречается в возрасте старше 40 лет.
Актуальность проблемы эрозивных бульбитов в гастроэнтерологии и хирургии сохраняется, поскольку среди причин кровотечений из верхних отделов желудочно-кишечного тракта на долю этой нозологии приходится около 4%. Выделяют острую и хроническую формы эрозивного бульбита, которые отличаются причинами формирования, морфологией и клинической картиной.

Эрозивный бульбит
Причины
В зависимости от причины развития острый эрозивный бульбит подразделяют на первичный и вторичный.
- Первичный бульбит формируется чаще всего в результате действия патогенной флоры (хеликобактерий). К первичным относят и идиопатические эрозивные бульбиты, не имеющие очевидной связи с каким-либо патологическим воздействием. Единичные эрозии бульбарного отдела двенадцатиперстной кишки эпизодически обнаруживаются и у практически здоровых лиц.
- Вторичный острый эрозивный бульбит развивается при приеме определенных лекарственных препаратов (индометацин, ацетилсалициловая кислота). Симптоматические эрозии формируются при травмах, ожогах, после операций, под действием токсических веществ, в том числе алкоголя, у пациентов с патологией почек, дыхательной и сердечно-сосудистой систем, печени.
Основная роль в возникновении хронического эрозивного бульбита отводится Helicobacter pylori и иммунным нарушениям. Некоторые специалисты считают данную форму патологии следствием изъязвления гиперплазированных полипов. Также хронический эрозивный бульбит ассоциирован с длительным (в течение более чем двух лет) приемом кортикостероидов и нестероидных противовоспалительных средств.
Симптомы эрозивного бульбита
Основные признаки острого эрозивного бульбита – боли в эпигастральной области, интенсивность которых невысокая, тошнота, неустойчивость стула. Симптомами кровотечения из эрозии являются темный стул с переваренной кровью (мелена), в случае потери большого количества крови возможна рвота «кофейной гущей». Профузное кровотечение проявляется общими симптомами: слабостью, головокружением, бледностью кожных покровов. Клиническая картина вторичных эрозивных бульбитов с единичными очагами повреждения слизистой оболочки двенадцатиперстной кишки обычно маскируется симптомами основной патологии.
Оценка симптоматики хронического эрозивного бульбита в большинстве случаев затруднительна, поскольку данная патология часто сочетается с другими заболеваниями желудочно-кишечного тракта, признаки которых доминируют. Пациентов беспокоит боль в эпигастральной области, появляющаяся через некоторое время после приема пищи и натощак, склонность к запорам, реже – тошнота. Кровотечения для хронических эрозивных бульбитов не характерны.
Диагностика
В диагностике эрозивного бульбита важную роль играет сбор полного анамнеза заболевания: на консультации врач-гастроэнтеролог выясняет, имел ли место прием НПВС или кортикостероидов, алкоголя, были ли признаки кровотечения из желудочно-кишечного тракта; также специалист определяет, есть ли у пациента заболевания, которые могут привести к формированию эрозий.
- Лабораторные исследования. В общем анализе крови возможны изменения, характерные для анемии (в случае кровотечения). Проводится анализ кала на скрытую кровь; обязательно выполняются дыхательный тест на хеликобактер, ИФА или ПЦР.
- Эндоскопическая диагностика. Острая эрозия бульбарного отдела двенадцатиперстной кишки при эндоскопической визуализации имеет вид округлого либо неправильной формы дефекта слизистой с фибринозным или геморрагическим налетом, иногда с зоной гиперемии по периферии. При обострении хронического эрозивного бульбита очаги чаще всего множественные, напоминают полипы с дефектом в центре, покрытые налетом, размером до 1,5 см. Слизистая вокруг эрозии может быть гиперемирована или не изменена. Во время ремиссии эрозии бульбарного отдела становятся более плоскими, с их вершины исчезает налет, и они выглядят как несколько гиперемированные образования, слегка возвышающиеся над поверхностью слизистой оболочки.
- Биопсия. В ходе выполнения ЭГДС обязательно проводится эндоскопическая биопсия с последующим морфологическим исследованием полученной ткани с целью дифференциации со злокачественными новообразованиями, изъязвившимися полипами, доброкачественными подслизистыми опухолями.
- Рентген. При невозможности выполнения ЭГДС для диагностики эрозивного бульбита проводится рентгенография с контрастированием, однако данный метод менее информативен. Эрозии выглядят как дефекты слизистой бульбарного отдела с депо бария в центральной зоне.
Лечение эрозивного бульбита
Лечение эрозивного бульбита чаще всего проводится амбулаторно или в отделении гастроэнтерологии, однако в случае кровотечения пациенты госпитализируются в хирургическое отделение. Терапия должна быть комплексной, зависит от этиологии заболевания.
Консервативная терапия
Важное значение имеет диетотерапия: в случае острого эрозивного бульбита назначается стол №0 с постепенным переходом на №1 и дальнейшим расширением. В некоторых случаях при динамическом эндоскопическом наблюдении определяется самостоятельное полное обратное развитие хронического эрозивного бульбита.
При доказанной хелокобактерной этиологии бульбита назначается эрадикационная терапия: амоксициллин или метронидазол, ингибитор протонной помпы и кларитромицин. Симптоматическое лечение включает применение спазмолитиков, прокинетиков. В случае развития эрозивного бульбита на фоне других заболеваний ЖКТ проводится их коррекция.
Хирургическое лечение
В некоторых случаях применение только консервативных методов лечения не позволяет добиться ремиссии. В таких ситуациях неэпителизирующаяся ткань удаляется хирургическим путем при помощи петли для полипэктомии. Далее обязательно проводится морфологическая оценка ткани. После такого вмешательства дефект слизистой заживает в течение двух недель.
При профузном кровотечении требуется неотложное вмешательство: при выполнении ЭГДС проводится коагуляция или клипирование кровоточащего сосуда; медикаментозная терапия включает коррекцию расстройств гемодинамики, переливание препаратов крови.
Прогноз и профилактика
Прогноз острого и хронического эрозивного бульбита благоприятный при своевременном выявлении заболевания и оказании помощи. В большинстве случаев ремиссии длительные, при устранении провоцирующего фактора эрозии полностью эпителизируются. При хроническом течении заболевания пациенты должны находиться под диспансерным наблюдением с ежегодным проведением контрольного эндоскопического исследования.
Профилактика эрозивного бульбита включает правильное питание, соблюдение здорового образа жизни (в частности, отказ от употребления алкоголя), своевременное лечение язвенной болезни желудка, хронического панкреатита, холецистита, а также других заболеваний, которые могут стать причиной формирования эрозий бульбарного отдела двенадцатиперстной кишки. Пациенты с хроническим течением заболевания дважды в год должны проходить профилактическое лечение: рекомендуется соблюдение диеты №1, применение препаратов, нормализующих моторику. Крайне важно исключение ульцерогенных препаратов (НПВС, кортикостероидов).
Эрозивный бульбит – лечение в Москве
Источник
