У ребенка понос энтероколит
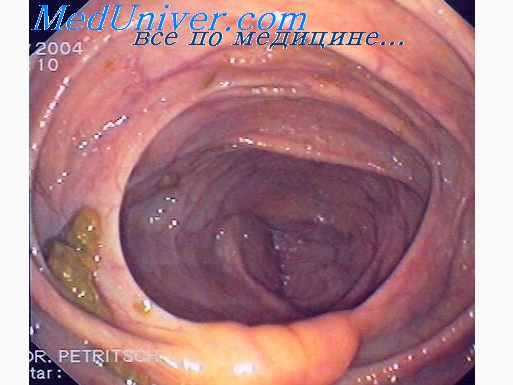
Энтероколит. Понос при энтероколите.К этой группе относятся острый и хронический катар кишок (энтероколит). В кале бактериологически можно не обнаружить никаких бактерий известной энтеритной группы, хотя возбудителями заболевания и являются стрептококки, стафилококки, энтерококки, протей. Диагноз, таким образом, часто ставится путем исключения. По-видимому, золотистый стафилококк играет гораздо большую роль при острых алиментарных диареях, чем это предполагалось до сих пор. Для этих поносов, обусловленных стафилококковым энтеротоксином, характерны: очень короткий инкубационный период (3—5 часов), быстро возникающие, часто профузные поносы с тяжелой общей картиной болезни, короткая продолжительность болезни (1—3 дня), отсутствие повышенной температуры. Стафилококков в кале бактериологически можно не обнаружить. Причиной заболевания является употребление пищевых продуктов^ загрязненных стафилококками (если с пищевыми продуктами соприкасаются и участвуют в их приготовлении лица, страдающие стафилококковой инфекцией). Так как заболевание вызывают не сами стафилококки, а их энтеротоксины, которые образуются лишь через определенное время (от нескольких часов до нескольких суток), надо особо тщательно обследовать наиболее подозрительные пищевые продукты (мясные паштеты и т. д., реже консервы). Хроническая форма может развиться из острого энтероколита или начаться постепенно. Клинические проявления сходны с острым энтероколитом, но менее выражены: давящие или спазмоподобные боли в животе, без точной локализации, но часто особенно выраженные в области слепой и сигмовидной кишок. Язык почти всегда обложен беловатым налетом. В клинической картине преобладают поносы. Часто они появляются непосредственно после приема пищи (рефлекс с желудка на толстую кишку (Henning). Как правило, имеется незначительная примесь слизи; макроскопически и химически также могут обнаруживаться следы крови. Микроскопически находят непереваренные остатки пищи (мышечные волокна, жир, крахмальные зерна). Наблюдаются также чисто бродильные или гнилостные испражнения, которые могут чередоваться. Реакция кала щелочная (Henning).
Воспалительные изменения тонкой кишки в большинстве случаев выявляются рентгенологически по расширенным складкам слизистой и деформации рельефа. Важные указания дает также ускоренная или замедленная перистальтика. Диагноз энтероколита, как правило, не удовлетворителен, так как за ним скрываются этиологически различные факторы. Особенно при хронической форме заболевания всегда, необходимо исключить с помощью повторных контрольных рентгенологических исследований карциноматозный процесс. Язвенный колит (неспецифический язвенный колит) в начальной стадии трудно отграничить от дизентерии, так как ведущим симптомом его могут быть слиэисто-кровянистые поносы с интермиттирующей лихорадкой. Позднее диагноз едва ли представляет затруднения. Поражаются почти исключительно люди астенического телосложения, преимущественно в возрасте между 15 и 50 годами, мужчины и женщины почти одинаково часто. Дефекация происходит с резкими тенезмами (до 30 раз в сутки). В некоторых случаях, однако, поносы при язвенном колите вызывают удивительно мало жалоб. В испражнениях —слизь, кровь и гной, причем в течение одного и того же дня доля каждого из этих компонентов может резко меняться. Характерно, что часто в кале вообще нет каких-либо примесей. Изредка поносы полностью отсутствуют, стул оформленный, кровянистая слизь выделяется без кала. При исследовании нередко отмечается резкая чувствительность толстой кишки при давлении. В хронических случаях почти всегда бывает анемия гипохромного типа. Почти всегда имеется умеренный лейкоцитоз со сдвигом влево, а при язвенных процессах — токсические изменения нейтрофилов. В хронических случаях держится в течение недель повышение температуры. Часто наступает резкое похудание, но никогда не отмечаются признаки острой потери жидкости, как при дизентерии и холере. Течение нередко толчкообразное, вспышками. Наряду с острейшими случаями с внезапным началом и высокой температурой септического характера наблюдаются относительно мягко текущие формы, при которых единственными симптомами являются слизисто-кровянистые испражнения без других .жалоб или даже только неопределенные явления колита. При диагностике следует учитывать своеобразную психику у большинства этих больных (эгоцентричные, с потребностью внимания к ним и с хорошо развитым интеллектом) и конфликтную ситуацию, которая почти всегда обнаруживается во время обострения. Наиболее важным диагностическим методом обнаружения язвенного колита является ректоскопия. В зависимости от стадии заболевания при ректоскопии отмечается набухшая, темно-красная, блестящая и влажная слизистая без сосудистого рисунка, кровоточащая при малейшем соприкосновении с ректоскопом или тампоном. Язвы различных размеров с неправильными красными краями и обычно с желтоватым экссудатом, покрывающим дно язвы. Эти язвы не всегда легко распознать. В наиболее далеко зашедших случаях остаются лишь отдельные островки слизистой оболочки, и истолкование ректоскопической картины может стать особенно затруднительным. Рентгенологически во всех стадиях заболевания наблюдаются изменения рельефа слизистой. В острых случаях типичны широкие-поперечно расположенные валики с краевыми зубцами (Henning). Контуры нечетко зубчатые (spiculae). Эти бросающиеся в глаза краевые, образования часто являются первым признаком заболевания. Позднее выступает картина псевдополипоза, которая в некоторых случаях переходит в равномерную атрофию и сглаженность слизистой с потерей гаустраций, общей ригидностью стенки, сужением, а также укорочением кишки. Лишь в редких случаях приходится проводить дифференциальный диагноз со слизистой коликой. Дли того последнего заболевания, которое, по-видимому, возникает на аллергической почве, характерно отхождение слизистых испражнений без гноя, но иногда с примесью крови (colitis muco-haemorrhagica) В слизи микроскопически могут быть обнаружены эозинофилы и кристаллы Шарко — Лейдена (кишечная астма). В отличие от язвенного колита общие реакции (температура, лейкоцитоз, РОЭ и т. д.) отсутствуют. Заболевание поражает преимущественно женщин, оно протекает вспышками. Дифференциально-диагностически его не всегда просто отграничить от спастического запора. К тому же оба недуга часто сочетаются и, возможно, они вообще представляют лишь количественно различные проявления одного и того же патологического процесса. Учебное видео степени дегидратации по Покровскому и их коррекцияПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Понос при туберкулезе. Понос при раке кишки.” Оглавление темы “Поносы – механизмы и причины.”: |
Источник
Причины и симптомы энтероколита у детей

Энтероколит у детей – воспалительное поражение кишечника, которое ведет к нарушению ряда его функций: выделительной, всасывающей, функции переваривания и моторики. Заболевание может развиться из-за острых кишечных инфекций, хронических заболеваний желудочно-кишечного тракта, паразитарной инвазии и дисбактериоза. У детей младшего возраста причиной энтероколита становится преимущественно стафилококковая инфекция, также порождающая отит, пневмонию, стафилодермию.
Часто энтероколит возникает из-за неправильного питания: переедание, еда всухомятку, нарушение режима питания – всё это негативно сказывается на работе кишечника. Таким образом, в группу риска попадают школьники, после уроков предоставленные самим себе и не желающие полноценно питаться.
Симптомы энтероколита у детей
Симптомы энтероколита у детей идентичны проявлениям этой болезни у взрослых: чередование запоров и поносов, вздутие живота, метеоризм, нарушение обмена веществ, интоксикация, дистрофия. Больной ребенок страдает головными болями и болями в животе, анемией, у него наблюдается снижение веса, потеря аппетита.
При поражении тонкой кишки (энтерит) боли в животе имеют приступообразный, тянущий характер, локализируются преимущественно вокруг пупка или же распространяются по всему животу. Стул очень частый (от 5 до 15 раз в сутки) и жидкий, с примесями пищи и слизью. Кал может иметь резкий гнилостный запах.
Иногда болевые приступы сопровождаются рвотой, повышением температуры. Аппетит снижается, ребенка беспокоит тяжесть в животе, тошнота. Из-за частой дефекации происходят интоксикация и обезвоживание, снижается масса тела, наблюдается сухость слизистых оболочек организма.
Воспаление толстой кишки (колит) вызывает острые боли, стул происходит не так часто, но болезненно, иногда с примесью алой крови. Боль локализируется внизу живота. Поносы у ребенка чередуются с запорами.
При энтероколите проявляется также психовегетативный синдром: ребенок чувствует слабость, головную боль, он быстро устает и плохо спит, становится раздражительным и капризным. Если энтероколит у ребенка приобретает хроническую форму, это может вызвать задержку роста и веса, расстройства белкового и минерального обмена в организме.
Нарушения стула у больного ребенка обычно длятся довольно длительное время, и проходят через 3–4 недели от начала заболевания.
Лечение энтероколита у детей

Лечение энтероколита у детей предусматривает соблюдение сбалансированной диеты, назначение антибактериальных препаратов, стимуляцию обменных процессов, применение обезболивающих и противовоспалительных средств, употребление витаминов.
Полезной является водно-чайная диета, употребление нежирного мясного бульона, тертых каш и супов, котлет и рыбы, приготовленных на пару. Из рациона исключают пряности, сырые овощи и фрукты, орехи, черный хлеб, так как эти продукты могут раздражать кишечник, вызывая пищевую аллергию.
Для снижения боли используют спазмолитические препараты (но-шпу, папаверин), капустный сок, минеральные воды («Ессентуки №17», «Боржоми» и проч.) Можно также прикладывать к животу грелку.
Лечебные микроклизмы с отваром ромашки и маслом шиповника используют при поражении толстого кишечника. Они помогают избавиться от вздутия живота, поносов и запоров.
Во избежание энтероколита нужно следить за рационом ребенка, вовремя лечить кишечные инфекции, проводить профилактику глистов и других паразитов.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
Энтероколит у детей — воспаление тонкой и толстой кишок. Страдают все основные функции — пищеварение, всасывание, выведение. Заболевание чаще протекает в острой форме.
Суть патологии
При энтероколите воспаляется слизистая оболочка всего кишечника. Заболевание обычно встречается у грудничков и младших школьников. Реже болеют новорожденные и более старшие дети.
Болезнь бывает острой — развивается внезапно, продолжается не более месяца. Реже заболевание переходит в хроническую форму. Способствует этому отсутствие медицинской помощи.
Энтероколит у детей – воспаление тонкой и толстой кишок
Причины развития
Основная причина энтероколита у детей — инфекция. В пищеварительный тракт она проникает извне, либо активизируется условно-патогенная флора внутри организма. Типичные возбудители — стрептококки, стафилококки, кишечная палочка, амебы.
Воспадению кишечника способствуют:
- неправильное питание;
- недостаточное соблюдение личной гигиены;
- бесконтрольный прием антибиотиков;
- ослабление иммунитета;
- аномалии развития кишки;
- хронические заболевания пищеварительного тракта.
Врожденный энтероколит развивается в результате внутриутробного инфицирования.
К неинфекционным причинам болезни относят:
- отравление — несвежими продуктами, лекарствами, ядовитыми веществами;
- аллергию;
- травмирование слизистой.
Риск развития заболевания повышается у недоношенного ребенка. Его органы окончательно не сформированы, местный кишечный иммунитет отсутствует.
Симптомы разных форм
Проявления энтероколита неспецифичны. На ранней стадии заболевание можно спутать с кишечной инфекцией, хирургической патологией. Острый энтероколит проявляется:
- болью в животе;
- метеоризмом;
- поносом;
- рвотой.
Ребенок ослаблен, при инфекционном происхождении болезни повышается температура до 38 градусов. Держится она 5-7 дней. Характерным симптомом является учащение стула до 10 раз в день. Каловые массы содержат слизь или кровь.
Хроническая форма протекает менее выраженно. Боль в животе появляется после физической нагрузки, приема пищи. Постоянный симптом — тошнота, отрыжка. Стул неустойчивый, чередуются поносы и запоры. Нарушение всасывания питательных веществ сказывается на состоянии кожи. Она приобретает сероватый оттенок, становится сухой на ощупь. Отмечается выпадение волос и ломкость ногтей. Изменяется эмоциональное состояние ребенка — он становится раздражительным, неусидчивым.
Постоянный симптом энтероколита – частый жидкий стул
У новорожденных
Поражение кишечника у детей до месяца протекает наиболее тяжело. Заболевают, как правило, малыши с врожденным иммунодефицитом, у них чаще встречаются некротические формы.
Заболевание определяется уже через несколько дней после рождения. Типичными симптомами являются:
- отказ от груди;
- обильный стул;
- примесь крови в кале;
- частое срыгивание, рвота;
- повышение температуры до 38 градусов.
Из-за обезвоживания ребенок вялый, не реагирует на звуки и движения. Уменьшается количество мочеиспусканий. Кожа сухая, бледная.
У детей до года
Заболевание в этом возрасте модет протекать скрыто или проявляться следующими симптомами:
- отсутствие аппетита;
- частый жидкий стул;
- слизь, кровь в кале;
- колики;
- температура до 37,5 градусов;
- судороги.
Ребенок вялый, сонливый, часто плачет. Энтероколит часто приобретает хроническое течение. На его фоне развивается гастрит, воспаление поджелудочной железы.
Осложнения
Развиваются редко. В группе риска находятся дети до одного года, малыши со сниженным иммунитетом. Осложнения возникают при несвоевременной медицинской помощи, у недоношенных.
- При обильной рвоте и диарее развивается обезвоживание. Нарушается работа сердца, головного мозга, легких. Может возникнуть почечная недостаточность.
- Тяжелое осложнение — некротический колит. В слизистой кишки появляются глубокие язвы. При некротизирующем колите часто случаются кишечные кровотечения.
- Из-за длительного вялотекущего воспаления в брюшной полости образуются спайки. Петли кишечника слипаются между собой, смещаются внутренние органы. Высок риск развития кишечной непроходимости.
- На фоне истончения кишечной стенки развивается дивертикулит. Это выпячивания слизистой в виде мешочков. Здесь скапливается пища, возникает гниение. Это приводит к нарушению состава кишечной микрофлоры.
Тяжесть осложнений зависит от исходного состояния здоровья малыша, своевременности диагностики и терапии.
Лечение при осложнениях проводится в стационаре
Методы диагностики
Проводимое обследование направлено на выявление причины заболевания, степени поражения кишки. Ребенку назначают:
- копрограмму — обнаружение крови, непереваренной пищи, бактерий;
- анализ кала на яйца гельминтов, микробов;
- общий анализ крови — определяет признаки воспаления;
- рентгенографию — выявляет пораженные участки.
Более точные результаты дает колоноскопия — в кишечник вводят эндоскоп для непосредственного осмотра слизистой. Но процедура эта достаточно болезненная, применяется не у всех детей.
Тактика лечения
Лечат большинство случаев энтероколита в домашних условиях. Госпитализация нужна при ухудшении состояния ребенка:
- лихорадка выше 38С;
- частая рвота;
- жидкий стул более 10 раз в день;
- нарушение сознания.
Детей младше года госпитализируют в любом случае.
Ребенку требуется соблюдать строгую диету. Она уменьшает раздражение воспаленной слизистой, способствует ее заживлению. В первый день болезни разрешено только пить воду и солевые растворы. Они восстанавливают потерю жидкости с поносом и рвотой.
Со второго дня и до прекращения симптомов назначают:
- рисовую и овсяную каши на воде;
- белые сухарики;
- галеты;
- компот из изюма.
После прекращения жидкого стула рацион расширяют. Вводят отварные или запеченные овощи и фрукты, куриный бульон, творог.
Детей младше года переводят на безлактозную смесь, кефир. Прикормы дают соответственно возрасту, но исключают яичный желток. Число прикормов сокращают до 1-2 в сутки.
Строгое соблюдение диеты ускоряет выздоровление.
Медикаментозное лечение направлено на устранение причины болезни, восстановление функции кишки. Назначают следующие препараты:
- если колит инфекционный — антибиотики;
- сорбенты;
- спазмолитики;
- ферменты;
- пробиотики.
При некротизирующем колите показаны метаболические средства, кровоостанавливающие препараты. Курс лечения — 7-14 дней, в зависимости от тяжести состояния.
Хирургическое вмешательство применяется редко. Главное показание — некротизирующий колит с развитием кровотечения. В ходе операции нежизнеспособные участки кишки удаляют.
Операция на кишечнике нужна при развитии осложнений
Лечение хронической формы заболевания продолжается длительно. На первый план выходит соблюдение диеты. Хроническая форма уже не является инфекционной, даже если первоначальной причиной были бактерии. Суть лечения затяжного процесса — в длительном восстановлении слизистой кишки и микрофлоры.
Назначают патогенетические средства — метаболические, ферментные, пробиотические. Хорошим эффектом обладают народные средства.
- Три части цветов ромашки смешать с двумя частями корня аира. Залить кипятком, остудить. Давать ребенку по чайной ложке перед едой.
- Ложку семян моркови залить стаканом кипятка. Настоять два часа, поить ребенка настоем в течение дня.
- Взять равные количества ягод черемухи и черники. Залить кипятком, настоять 2 часа. Давать ребенку по 50 мл после еды.
Лечить энтерит народными средствами можно только после разрешения врача. Курс приема составляет 7-10 дней.
Прогноз
У большинства детей заболевание имеет благоприятный исход. Тонкая и толстая кишка восстанавливаются полностью. Нормализуется микрофлора и перистальтика. Хуже прогноз у недоношенного малыша. Осложнения развиваются чаще, протекают тяжело.
Энтероколит может закончиться летальным исходом при некротической форме, осложненной кровотечением. В случае благоприятного исхода остаются последствия, связанные с поражением соседних органов — панкреатит, воспаление желудка.
После хирургического вмешательства с удалением части кишки возникают проблемы с пищеварением. У девочек воспаление может перейти на органы малого таза и вызвать сальпингит, аднексит. Восстановление организма может затянуться на несколько лет.
Профилактика
Полностью предотвратить развитие энтероколита нельзя. Но меры профилактики, соблюдаемые женщиной во время беременности и после родов, позволят снизить риск заболевания у малыша.
До беременности женщине нужно обследоваться на скрытые инфекции, при их обнаружении — пройти соответствующую терапию. Особенно это касается урогенитальных инфекций — микоплазмоза, хламидиоза.
Во время беременности нужно придерживаться здорового образа жизни:
- отказаться от курения и употребления алкоголя;
- рационально питаться;
- избегать контактов с инфекционными больными;
- чаще бывать на свежем воздухе;
- делать гимнастику.
Профилактические мероприятия направлены на полноценное вынашивание беременности и рождение малыша в срок. После родов рекомендуется естественное вскармливание. Грудное молоко содержит антитела против многих инфекций, благодаря чему будет иметь естественную защиту. Грудное молоко способствует формированию правильной кишечной микрофлоры.
Естественное вскармливание – лучшая профилактика острого энтероколита у младенца
Энтероколит — редкое заболевание в детском возрасте. Оно может протекать тяжело, надолго нарушая функционирование организма малыша. Дети из групп риска подвержены развитию осложнений. Возможны и летальные исходы. Важна своевременная диагностика и полноценная терапия заболевания.
Также читайте про аскариды у детей
Источник
