Рвота понос температура боли в животе и пояснице

Температура, понос и боль в животе — наверно каждый из нас хотя бы раз в жизни сталкивался с подобными недугами.Они очень усугубляют повседневную жизнь и приносят множество неудобств и дискомфорта. Многие люди пытаются самостоятельно ответить на вопрос: почему возникают данные состояния, и, следовательно, начинают лечить их по своему разумению. На самом деле причин множество и категорически нельзя заниматься самолечением, т.к. можно запустить болезнь.
В данной статье разберёмся, что же может стать причиной подобных сигналов от организма.
Основные причины
Основными причинами, по которым болит живот и появляется диарея у взрослого или ребёнка, являются заболевания, имеющие инфекционную или неинфекционную природу. Нередко они сопровождаются повышенной температурой и общим недомоганием.
Проблемой 21 века является неправильное питание и, как следствие, болезни неинфекционной природы, т.е. нарушающие структуру органов ЖКТ и их функции. В первую очередь это связано с быстрыми перекусами, которые плотно вошли в повседневную жизнь.
Не менее страшными являются заболевания инфекционной природы, возникающие в результате отсутствия у людей привычки мыть руки после прихода домой, туалета, перед едой и других элементарных гигиенических правил на фоне всё возрастающей миграции, с которой в страны приходят новые, доселе неизвестные вирусы.
Поскольку каждый из типов заболеваний имеет множество особенностей, они будут подробно рассмотрены в этой статье.
Инфекционные заболевания
Все инфекционные заболевания желудочно-кишечного тракта возникают вследствие воздействия внешнего возбудителя. Таковыми являются бактерии и вирусы, которые при попадании в кишечник начинают активно размножаться и отравлять организм продуктами жизнедеятельности. В редких случаях сами микроорганизмы являются причиной возникновения язв, истончения стенок кишечника и прочих изменений.
Все заболевания этой природы имеют схожие черты развития. К таковым относятся:
- Инкубационный период, значительно отличающийся у бактериальных и вирусных форм заболевания. Если у последних он может продолжаться до двух, в редких случаях трех суток, то бактериальная инфекция способна заявить о себе через 1-2 часа, после попадания в кишечник.
- Клиническое проявление болезни сопровождается болями, поносом, часто рвотой. Особенность инфекционных заболеваний заключается в том, что они сопровождаются резким повышением температуры тела, доходящим до 38-40 градусов С.
- После проявления клинических признаков начинается активная борьба с чужеродными организмами. Но зачастую сил иммунной системы недостаточно, так как в кишечнике человека имеется огромное количество питательных веществ для возбудителя заболевания. Поэтому при первых симптомах инфекционного заболевания ЖКТ следует обратиться к специалисту.
- Период выздоровления. Ознаменовано данное событие снижением температуры до нормальных показателей, прекращением боли в животе, рвоты и поноса. Однако после исчезновения симптомов предстоит долгий процесс восстановления.
Как видно, все инфекционные болезни имеют схожую картину развития, но все равно у каждой из них есть свои отличительные черты, присущие только ей.
Вот лишь несколько распространенных инфекционных заболеваний, о которых необходимо знать подробно:
- Пищевое отравление
- Кишечная инфекция
- Дизентерия
- Энтерит и колит
Пищевое отравление
 Все отравления имеют инфекционную природу. Однако они подразделяются на бактериальные и вирусные. Отличительной чертой бактериальной формы является быстрое проявление клинических симптомов. Обусловлено это тем, что токсины (продукты жизнедеятельности бактерий) уже имеются в пище в большом количестве. В то время как вирусное отравление проявляет себя не менее, чем через 12 часов (вирусу необходимо накопить колонии в человеке).
Все отравления имеют инфекционную природу. Однако они подразделяются на бактериальные и вирусные. Отличительной чертой бактериальной формы является быстрое проявление клинических симптомов. Обусловлено это тем, что токсины (продукты жизнедеятельности бактерий) уже имеются в пище в большом количестве. В то время как вирусное отравление проявляет себя не менее, чем через 12 часов (вирусу необходимо накопить колонии в человеке).
Внешние же симптомы и бактериальных, и вирусных отравлений одинаковые, разница заключается в остроте проявлений.
Острое отравление сопровождается рвотой, сильной болью в животе, как правило, болит правый бок у подвздошной кости, также частые боли возникают в толстой кишке (проецируются на левую сторону поясницы). Кал имеет светлый цвет, жидкую консистенцию и характерный резкий запах. Могут наблюдаться головные боли и лихорадка. Лечится такое состояние при помощи промывания, обильного питья и диеты.
Также существуют случаи легких отравлений, когда человек не испытывает боли или иных недомоганий. Единственное, что его беспокоит – понос, который имеет резкий неприятный запах, но не является таким частым, как при остром отравлении. Такие случаи возникают довольно часто. Они свидетельствуют о способности организма самостоятельно справляться с инфекцией: при помощи поноса экстренно выводятся болезнетворные микроорганизмы. Помочь ему можно лишь обильным питьем и воздержанием от употребления пищи в течение 1-2 дней.
Кишечная инфекция
Под этим понятием объединяется множество заболеваний вирусной природы. Ротавирусы, астровирусы, аденовирусы и многие другие вирусные формы могут стать причиной болезни.
Заражение, чаще всего, происходит воздушно-капельным путем, однако возможно распространение через продукты питания. Поскольку вирус имеет капсид (специальную защитную оболочку), он может длительное время находиться вне организма хозяина.
Отличительная черта — локализация возбудителя в тонком кишечнике, реже в толстом. Поскольку желудок имеет природную защиту — соляную кислоту, через него вирус проходит в неактивной форме. После попадания в место своего будущего размножения должно пройти не менее 24 часов для увеличения популяции, чтобы его заметил организм. После этого происходит повышение температуры тела до 40 градусов, что свидетельствует о начале борьбы иммунной системы. Сопровождается это частым поносом, поскольку организм, таким образом, пытается вымыть инфекцию из себя. Реже при данном заболевании возникает рвота. Возникают боли в области эпигастрия. Также боль может менять свою локализацию по всему ЖКТ. Это связано со спазмами кишечника (где есть спазм, там и возникает боль). Кал имеет характерную жидкую консистенцию, резкий запах и зачастую светлый цвет (сравним с цветом глины).
В начале кишечной инфекции лучше всего обратиться к врачу, который возьмет анализы кала, исключающие возможность заражения бактериальной инфекцией, а также назначит строгую диету и препараты, помогающие организму справиться с вирусной инфекцией, например Энтерофурил.
Всем известно, что при поносе возникает обезвоживание организма, поэтому заболевший должен увеличить количество употребляемой жидкости. Лучшим вариантом в этом случае будет простая кипяченая вода или несладкий чай. На время заболевания лучше отказаться от еды, поскольку она будет давать возбудителю «почву» для развития и отсрочит выздоровление. При отсутствии рвоты можно использовать Смекту или активированный уголь.
Дизентерия
Опасное заболевание инфекционной природы. Возбудителем является дизентерийная палочка, следовательно, заболевание бактериальной природы. Имеет такие признаки как: очень частый понос, слабость, общее недомогание. При острой форме начинает схваткообразно болеть живот (боли возникают в подвздошных областях, по белой линии живота и в области пупка), ухудшается общее состояние, возникает тахикардия, повышается температура тела до 40 градусов. Дизентерия отмечается очень резким, зачастую гнилостным запахом кала. При длительном лечении человек испражняется водой, содержащей тот же запах.
Опасность заключается в том, что бактерии нужно некоторое время для выращивания колонии, другими словами инкубационный период длится несколько дней (обычно 3-4 дня, все зависит от иммунной системы организма), и в результате болезнь застигает человека врасплох, без видимых до этого признаков. Дизентерию называют болезнью грязных рук. Из названия ясно, что палочка передается через грязь на руках. Гораздо реже находится в зараженных продуктах питания.
При явных признаках дизентерии необходимо вызвать скорую помощь. Заболевание имеет ярко выраженную инфекционную природу и опасно как для окружающих, так и для заболевшего человека. Поэтому лечится в инфекционном отделении под строгим наблюдением врача, в отличии от амбулаторного лечения кишечной инфекции.
Энтерит и колит
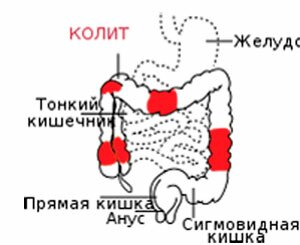 Данные заболевания имеют много общего и отличаются лишь локализацией: энтерит в тонком кишечнике, колит — в толстом. Оба заболевания сопровождаются периодическими болями, а в острой форме постоянными. Причинами этого является наличие бактериальной или вирусной инфекции (тиф, холера), которые нарушают работу кишечника.
Данные заболевания имеют много общего и отличаются лишь локализацией: энтерит в тонком кишечнике, колит — в толстом. Оба заболевания сопровождаются периодическими болями, а в острой форме постоянными. Причинами этого является наличие бактериальной или вирусной инфекции (тиф, холера), которые нарушают работу кишечника.
Нарушается секреция тонкой и толстой кишки из-за воспаления слизистой. Утрачивается способность всасывания питательных веществ. Также это может привести к нарушению перистальтики кишечника. В связи с этим человек страдает поносом светло-песочного цвета с резким запахом. Каждое опорожнение сопровождается острыми болями в нижней части живота, а при перерождении заболевания в хроническую форму боли приобретают постоянный тупой характер.
Диагностирование происходит в несколько этапов:
- В первую очередь лечащий врач проводит сбор анамнеза и опрос пациента, перкуссию и аускультацию.
- Для подтверждения первичного диагноза делаются копрограмма, рентгенограмма, эндоскопическое исследование, функциональное исследование на дисбактериоз и биохимическое исследование крови, определяющее наличие мальабсорбции.
Стационарное лечение заболевание включает промывание и антибактериальное или противовирусное лечение. Происходит это в острых случаях, когда имеется риск атрофии кишечника с последующим инфекционным процессом, приводящим к язвам. При домашнем лечении подразумевается обильное питье, прием препаратов, усиливающих перистальтику кишечника, употребление любых вяжущих продуктов питания.
Неинфекционные заболевания
Существует достаточно заболеваний, причинами которых становятся внешние факторы, не относящиеся к инфекции. Их возникновение зачастую связано с халатным отношением человека к собственному организму — частые перекусы на ходу, отсутствие полноценного питания и своевременного осмотра у специалиста. Обострение хронических заболеваний составляет около трети всех неинфекционных болезней. При этом нередки случаи, когда заболевания других органов, не связанных с процессом пищеварения, являются причинами расстройства ЖКТ.
Абдоминальная форма инфаркта миокарда
Инфаркт миокарда возникает в связи со спазмом сосудов миокарда. Его абдоминальная форма возникает при спазме со стороны диафрагмы. Конечно, сам инфаркт имеет множество сопутствующих факторов таких как:
- Генетическая предрасположенность
- Ожирение
- Злоупотребление спиртными напитками
- Табакокурение
- Сидячий образ жизни
Данная форма инфаркта опасна тем, что имеет клинические признаки похожие на заболевания желудочно-кишечного тракта. Сопровождается острыми, режущими болями в области желудка, селезенки и печени. Причиной этому является раздражение блуждающего нерва, который может спровоцировать головные боли, тошноту и диарею (стоит отметить, что у каждого человека частота испражнений будет отличаться). Кал имеет жидкую консистенцию, осветлен, по сравнению с нормальным. Однако не имеет резкого гнилостного запаха, как при отравлении или других инфекционных болезнях. Также состояние сопровождается повышенным АД, тахикардией и вздутием.
Для того, чтобы диагностировать абдоминальный инфаркт миокарда, его нужно дифференцировать от таких заболеваний как:
- Язва
- Энтерит
- Холецистит
- Панкреатит
Отличить эту форму инфаркта можно при помощи способов, указанных ниже:
- Собирают анамнез: жалобы пациента и случаи инфаркта в семье. Последнее играет большую роль, так как зачастую, если у ближайших родственников был инфаркт, пациент сразу заносится в группу риска. В первую очередь это делается у пожилых пациентов, так как они все без исключения входят в группу риска.
- Окончательный диагноз ставится после проведения ЭКГ, МСКТ и коронарографии. В редких случаях при абдоминальной форме инфаркта миокарда берется кровь на анализ.
Отличительной чертой заболевания является то, что спустя некоторое время (от 12 часов до 8 суток), оно перетекает в привычную для себя форму.
Инфаркт миокарда лечится в условиях стационара. Пациент помещается в реанимационное отделение, где врачи стабилизируют его состояние. После он переводится в обычную палату. Первые три дня необходимо соблюдать строгий постельный режим (нельзя садиться и нежелательно переворачиваться). За 2 недели стационарного лечения назначаются препараты: бета-блокаторы, статины, нитраты, Аспирин, Клопидрогел. Врачом должны быть назначены добавки, укрепляющие сердечную мышцу. Обязательны к назначению: магний, коэнзим Q10 и L-карнитин. Подобранные в больнице препараты пациент продолжает принимать, выписавшись домой. При этом необходимо соблюдать бессолевую диету, отказаться от жирных блюд, алкоголя и курения, ограничить физические нагрузки.
Гастрит и язва
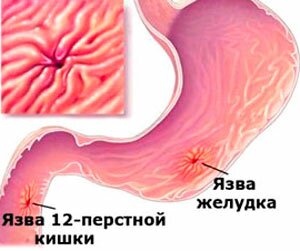 Сегодня гастрит, а точнее его катаральная форма, и, как следствие, язва желудка и 12-ти перстной кишки являются очень распространенными заболеваниями. Связано это с неправильным питанием, а именно злоупотреблением жирной и острой пищей. Заболевание относится к неинфекционным и возникает вследствие истончения стенок желудка и утратой ими своих функций.
Сегодня гастрит, а точнее его катаральная форма, и, как следствие, язва желудка и 12-ти перстной кишки являются очень распространенными заболеваниями. Связано это с неправильным питанием, а именно злоупотреблением жирной и острой пищей. Заболевание относится к неинфекционным и возникает вследствие истончения стенок желудка и утратой ими своих функций.
Первым этапом заболевания является гастрит, сопровождающийся периодическими приступообразными болями в эпигастрии. Любая острая, жареная или жирная пища усиливает эти боли и провоцирует понос, характерной чертой которого является более светлый цвет и наличие непереваренных продуктов. При отсутствии лечения и несоблюдении диеты, на фоне гастрита развивается язва.
По сути, язва является сильным истончением стенки желудка и кишечника с последующим кровоизлиянием и утратой клеток их функций. Запущенной формой считается прободающая язва (сквозное отверстие в желудке или кишечнике). Это заболевание способно вызывать очень сильные, жгучие, режущие боли, от которых человек может потерять сознание. При обнаружении язвы требуется немедленная госпитализация с последующим медикаментозным лечением и строгим соблюдением диеты, исключающей жирную и острую пищу, выпечку, алкогольные и газированные напитки. Особо тяжелые случаи — обострение (открытая язва) или прободение, требуют хирургического вмешательства.
Диагностируются эти заболевания в первую очередь при помощи пальпации. Для подтверждения заболевания используются гастроскопия и ФГДС (помогает отличить язву от гастрита), рентген. Назначается биопсия для химического анализа желудочного сока.
Аппендицит
Воспаление отростка слепой кишки имеет множество причин. Одной из самых распространенных является неправильное питание и как следствие нарушение микрофлоры и перистальтики кишечника. В связи с этим происходит застаивание каловых масс и их накопление в слепой кишке. Без должной обработки микроорганизмами они становятся опасными для кишечника человека. Поскольку аппендикс представляет собой сосредоточение лимфоидных узлов, он в первую очередь реагирует на такие скопления воспалением. Впоследствии это может усугубиться инфекционным процессом.
При аппендиците не наблюдается неконтролируемых испражнений или рвоты. Отличительной чертой является сильная боль в области правой подвздошной кости, проецируемая в паховую область.
Предотвратить воспаление можно лишь рациональным питанием и заботой о собственном здоровье. Иначе аппендицита, который лечится только хирургическим путем, то есть удалением, не избежать.
Что делать?
В любом случае, даже при неярко выраженной боли или просто регулярном поносе, лучше всего обратиться к врачу. Так как только специалист сможет разобраться в природе заболевания и назначить должное лечение. Зачастую за хроническими болями, к которым человек привыкает очень быстро, скрываются опасные болезни, имеющие серьезные последствия.
Если возникли острые боли в животе, сильный понос и/или высокая температура — необходимо вызвать скорую помощь.
Пока она не прибудет, больному нужно обеспечить покой, холодный компресс на голову, при наличии большой температуры, обильное питье.
Ни в коем случае нельзя:
- самостоятельно принимать никакие медикаменты, в т.ч. анальгетики, так это может усугубить ситуацию;
- накладывать теплый компресс на больное место, т.к. он может усилить воспаление;
- употреблять пищу, чтобы не увеличивать нагрузку на ЖКТ.
Профилактика
Лучше всего не доводить свой организм до болезненного состояния по причине того, что любое заболевание имеет далеко идущие последствия для организма и может напомнить о себе в пожилом возрасте.
Следующие меры профилактики помогут избежать вышеупомянутых заболеваний:
- Правильно питаться, т.е. ограничить в рационе жирную и острую пищу, в приоритете должна быть клетчатка;
- Вести активный образ жизни;
- Не злоупотреблять алкоголем и табаком;
- Отказаться от фастфуда;
- Питаться только в проверенных местах во избежание отравлений;
- Соблюдать правила личной гигиены;
- Избегать контактов с больным человеком или делать это только при крайней необходимости, соблюдая меры предосторожности;
- Проверять качество продуктов употребляемых в пищу;
- Регулярно проверять свое здоровье у специалистов.
Соблюдая эти простые правила, можно избежать серьезных заболеваний, которые зачастую перетекают в хроническую форму. Любая из вышеуказанных болезней накладывает ограничения в рацион питания на всю оставшуюся жизнь. Поэтому лучше регулярно заботиться о своем здоровье, чем потом всю жизнь сидеть на лечебной диете, ограничивая себя в повседневных пищевых продуктах.
Если болезнь все же настигла, то следует выполнять все предписания своего лечащего врача. Это позволит, как можно раньше выздороветь, пройти реабилитацию в разы быстрее и вернуться к полноценной жизни. Тем более ответственный подход к лечению сводит шанс рецидива к минимальному значению.
Источник
Иногда люди страдают от симптомов, которые могут показаться ничем между собой не связанными. Если одновременно появляются боли в пояснице понос и тошнота, сложно понять, в чем причина. Человек может подумать, что у него проблемы с опорно-двигательным аппаратом и кишечником одновременно, но это не всегда так.
Чтобы разобраться в ситуации, придётся пройти обследование, так как диарея может быть симптомом ряда заболеваний, как и боли в пояснице. Если оставить признаки без лечения, это приведёт к усилению их интенсивности и тяжелым хроническим заболеваниям.
Причины возникновения симптомов
Боли в пояснице и одновременно понос – это симптомы конкретного заболевания. Если пациент начинает лечить оба симптома по отдельности, это не избавляет от главной причины нарушений. Также это повлечет за собой развитие патологического процесса, что в результате может привести к неэффективности медикаментозной терапии и операции. Все симптомы, даже если они протекают одновременно, часто не связаны между собой.
Например, боли в спине и температуру может вызвать пиелонефрит. Понос будет связан с пищевым отравлением, нарушением работы внутренних органов или гормональными расстройствами. Если речь идёт о боли в пояснице и поносе как симптомах одного заболевания, врач сразу заподозрит аппендицит, патологии ЖКТ или мочеиспускательной системы. В данном случае диарея и боль могут возникать одновременно.

Эти симптомы возникают на фоне следующих патологий:
- пиелонефрит;
- механические повреждения;
- нефроптоз;
- злокачественные и доброкачественные новообразования;
- гломерулонефрит.
Говоря о боли в зоне поясницы нефрогенной этиологии, она возникает на фоне воспалительных процессов или из-за сдавливания расположенных рядом внутренних органов. В данном случае понос может оказаться реакцией кишечника на инфекцию. Таким образом организм пытается избавиться от токсинов, но только в случае, если почки не справляются с оказанной на них нагрузкой.
При болезнях внутренних органов, к примеру селезенки, самостоятельно пациент вряд ли сможет разобраться с природой происхождения боли. Иногда она отдаёт в спину, поэтому пациент жалуется на дискомфорт в районе поясницы. Воспалительный процесс негативно сказывается на переваривании пищи, поэтому вместе с болью и поносом человек ощущает дискомфорт в животе. Желудочный сок не попадает в тонкий кишечник, что провоцирует жидкий стул и усиленную перистальтику.
Острые заболевания
Если рвота, боль в пояснице и понос возникли внезапно, в первую очередь врач должен исключить синдром «острого живота». Данное состояние требует немедленного хирургического вмешательства. Иногда это говорит об остром аппендиците, перетекающем в типичную форму. В данном случае, вместо боли в животе или боку, человек жалуется на болевые ощущения в спине.
Аппендицит можно распознать по резкому болевому спазму, затрагивающему пупок и переходящему в район паха. После этого, боль может подняться выше таза и отдавать в поясницу. Также пациент может заметить, что живот стал твердым и раздулся. В таком состоянии, человек не может спокойно стоять на ногах.
Колющие поясничные боли и сильный понос тёмного цвета, может свидетельствовать о внутреннем кровотечении. Ещё больной замечает кровянистые примеси в каловых массах. В данном случае, следует сразу же обратиться к врачу, так как данные симптомы могут указывать на наличие злокачественных новообразований.
Касательно менее опасных заболеваний, рвота, диарея и болевые ощущения в пояснице иногда являются признаками аллергической реакции. Данное расстройство может произойти из-за выпитого несвежего сока или потребления испорченных продуктов. Вместе с данными симптомами человек ощутит боли в животе и иногда головокружение. Данная проблема возникает у людей, которые часто переживают стрессовые состояния.
Особенности диагностики
Большинство людей, которые сталкиваются с болями в пояснице и одновременно с поносом, не могут разобраться в ситуации самостоятельно и пытаются лечить эти симптомы по отдельности, что не приводит к улучшению состояния. Наоборот, болезнь будет прогрессировать, что в будущем негативно отразится на пользе медикаментозного лечения.
Поэтому врачи советуют сразу обращаться за помощью в больницу, чтобы вовремя диагностировать заболевание и провести лечение без хирургического вмешательства. В момент беседы с врачом пациент должен чётко объяснить, когда симптомы появились впервые, насколько часто они дают о себе знать и принимал ли лекарства на протяжении этого времени.

В процессе диагностики врач направляет пациента на следующие исследования:
- рентген;
- лапароскопия;
- УЗИ органов малого таза и брюшины;
- биохимический анализ крови;
- эндоскопия.
Если врач заподозрит наличие злокачественной опухоли, пациента направят на дополнительное обследование, включающее биопсию, КТ и МРТ. Если есть вероятность развития патологии мочеиспускательной системы, пациент обязательно сдают мочу на анализы.
Методы лечения
Методы терапии напрямую зависят от того, какое именно заболевание спровоцировало симптомы. Если боли в пояснице и понос не связаны с серьезными заболеваниями и являются следствием аллергической реакции или легкого отравления, пациент должен на протяжении 1-2 недель есть только легкую пищу, уменьшить объем потребляемой еды вдвое и восстанавливать водный баланс, которые нарушается из-за поноса.
Говоря о медикаментозном лечении, оно бывает симптоматическим и этиологическим. Купирование болевого синдрома допускается только тогда, когда причина симптомов уже известна. Для этого можно использовать следующие группы препаратов:
- противовоспалительные нестероидные средства;
- спазмолитики (Дротаверин или Но-шпа);
- анальгетики;
- ферменты и для пищеварения, например, Мезим или Креон;
- противодиарейные лекарства (Лоперамид, Имодиум).
Также приветствуется приём адсорбентов. Это активированный уголь, Полифепан или Смекта. Они помогут избавиться от поноса, но не устранят боли в спине.
Если речь идет о тяжелом заболевании, например опухоли, в зависимости от стадии развития лечение может включать в себя химиотерапию и хирургическое вмешательство. Когда симптомы спровоцированы воспалительными процессами в кишечнике, это может стать признаком болезни Крона или язвенного колита. В таком случае пациент должен понимать, что вылечить данные патологии не получится.
Советуем посмотреть видео: Как запор и понос формируют поясничный прострел и боли в спине и ногах.
Лечение включает в себя строгую диету, прием лекарственных препаратов, которые помогают организму усваивать пищу без нагрузки на ЖКТ, изменение образа жизни. Пациент должен навсегда избавиться от вредных привычек. Если плохое самочувствие с температурой спровоцировано пиелонефритом, врач назначит курс приема антибиотиков, что поможет устранить инфекцию. Если заболевание находится в запущенном состоянии, пациента госпитализируют и направляют на операцию.
Профилактика
Появление боли в пояснице и поноса зависит от того, какой образ жизни ведёт человек. Неправильное питание и вредные привычки провоцируют оба симптома. Поскольку нарушение работы пищеварительной системы и заболевания почек, это частые причины поноса и боли в пояснице, профилактические меры направлены на снижение риска возникновения данных отклонений:
- в рацион питания следует включить только свежие и качественные продукты с достаточным содержанием витаминов;
- от приёма алкоголя и курения лучше отказаться навсегда;
- приём лекарств без назначения врача запрещён;
- если у человека есть хронические патологии, от них следует избавиться в срочном порядке;
- в организм не должны попадать испорченные продукты, токсины и паразиты.
Чтобы избежать развития воспалительных процессов, особенно если говорить о женском организме, достаточно избегать переохлаждения и пользоваться презервативом при половом акте. Даже если пациент не жаловался на понос, боли в спине или другие отклонения, необходимо раз в полгода проходить обследование. Это поможет предупредить заболевания и вовремя лечить их без операции.
Источник
