Понос и почки у ребенка
Причины появления болей в почках различны. Если болезненность органа сопровождается поносом, то это может быть вызвано, как патологиями почек, так и отравлением организма пищей. Точно определить первопричину недуга по симптомам довольно сложно и поэтому нужно обратиться к профильному медику, который после диагностического обследования установит диагноз и пропишет соответствующее лечение.
Причины болезненности почек и поноса
Когда болят почки, больной параллельно может наблюдать различные сопутствующие симптомы, в том числе и диарею (в простонародье понос). Зачастую частый жидкий стул наблюдается у лиц с почечной недостаточностью, протекающей на последней стадии. В медицине такое заболевание носит название «уремия». Опорожнение прямой кишки при уремии бывает до 3-х раз в день, при этом каловые массы имеют специфический запах зловония и темный окрас. Сопутствующими симптомами выступают:
- рвота;
- сильное вздутие живота;
- метеоризм;
- срыгивания.
Вернуться к оглавлению
Пиелонефрит
Часто понос может протекать с пиелонефритом.
Нередко понос может протекать с таким почечным заболеванием, как пиелонефрит. Характеризуется данная патология воспалительным процессом почек и симптоматикой, присущей болезням инфекционного происхождения. Больной испытывает упадок сил, головные боли, ослабленность, повышается температура тела и появляется озноб. При пиелонефрите могут присутствовать мышечные боли, тошнота, рвотные позывы и нарушения пищеварения в виде учащенного опорожнения прямой кишки.
Вернуться к оглавлению
Поликистоз
Нередко при поликистозе почек возникает диарея, однако, по мнению профильных медиков, данное заболевание не может спровоцировать жидкий частый стул. Скорее всего, понос при поликистозе возникает как побочное явление от принимаемого лекарственного средства, которое содержит компоненты, послабляющие стул. Обычно диарея проходит через пару дней, после окончания терапевтического курса и не несет серьезной опасности для больного. Однако стоит учитывать, что сильный понос может привести к потерям жидкости, что опасно обезвоживанием организма.
Вернуться к оглавлению
Нефроптоз
Может присутствовать понос при аномальной подвижности почек. В медицине данное явление называют нефроптозом. Сопутствуют этому почечному заболеванию болевые ощущения в подреберье и пояснице. Чаще всего диагностируется нефроптоз в возрасте от 30-ти до 50-ти лет и подвержены ему в большей мере женщины.
Вернуться к оглавлению
Камень в мочеточнике
Камни в мочеточнике могут спровоцировать боль в почке и понос.
Одним из наиболее опасных недугов, который может сопровождать понос, считается присутствие камней в мочеточнике. Признаками данной патологии выступают боли внизу живота, в области позвоночника и поясницы. Больного беспокоят головные боли, высокая температура тела, понос или запор, а также тошнота, метеоризм и рвота. Довольно часто конкремент может выйти самостоятельно. Вероятность рецидива образования камней в мочеточнике высока и кроме этого, возможны осложнения в виде уретрита, пиелонефрита, уросепсиса и гидронефроза.
Вернуться к оглавлению
Отравление
Употребляя некачественные продукты питания, человек подвергает себя опасности заражения различными патогенными микроорганизмами, которые оказывают отрицательное воздействие на организм, вызывая не только диарею и прочие признаки интоксикации, но и болезненность почек. Болеть парный орган, отвечающий за выработку мочи, может и вследствие отравления фармацевтическими средствами или вредными веществами. Тогда защитные функции организма перенаправляются на выведение из него токсинов, что зачастую сопровождается поносом.
Вернуться к оглавлению
Воспаление почек — нефрит
Отравление и воспаление почек имеют похожие симптомы.
Иногда понос может быть при патологии, характеризующейся воспалением почек, под названием нефрит. При данном недуге практически все симптомы похожи на признаки отравления. Больного беспокоят головные боли, постоянная утомляемость, также заметно ухудшается аппетит. Плюс ко всему появляется сильный понос, который опасен обезвоживанием организма. При терапии нефрита заболевшему полагается постельный режим и строгая диета, которая исключает потребление продуктов питания, усиливающих диарею.
Вернуться к оглавлению
Другие причины
Болевые ощущения в почках могут «идти» параллельно с поносом и при поражении других внутренних органов:
- аппендицит, протекающий в острой фазе;
- поясничный остеохондроз;
- травмы близлежащих органов;
- межпозвоночная грыжа;
- аденома простаты или простатит.
Вернуться к оглавлению
Боль в почках, рвота и прочие сопутствующие симптомы
При патологиях почек присутствуют болевые ощущения под нижними ребрами, так как именно в этой части расположен парный орган, отвечающий за выделение мочи. По характеру болевые ощущения бывают:
- острые;
- тянущие;
- ноющие;
- колющие.
Проявляется боль в почках в виде приступов или беспокоит человека постоянно. Но крайне редко при почечных недугах болят только почки, также заболевания этого органа сопровождаются такими симптомами, как рвота, подташнивание, частое срыгивание и понос. Отмечается сухость языка и обложенность его серым налетом, также ощущается яркий запах аммиака из ротовой полости.
Вернуться к оглавлению
Обследование и лечение
Прежде чем начать лечение болезненности почек, выявляют причины их возникновения. В медицине существует 2 вида диагностики, с помощью которых определяют почечные патологии:
- Лабораторный метод. Данный способ постановки диагноза включает в себя исследование в стенах лаборатории биологического материала — крови и мочи.
- Инструментальная диагностика. Данный метод включает в себя рентген почек, УЗИ, КТ, МРТ и радионуклидную сцинтиграфию.
Терапевтический курс заболеваний почек зависит от поставленного диагноза и определяется исключительно профильным медиком. Для устранения сопутствующего симптома, в данном случае поноса, врачом могут быть назначены сорбирующие препараты. К ним относятся:
- «Смекта». Растворяют в воде пакетик препарата и разделяют на несколько приемов в день.
- «Активированный уголь». Принимают из расчета 1 таблетка на 10 кг веса.
- «Полифепан» или «Билигнин». Лекарственные средства выпускаются в виде порошка, столовую ложку которого размешивают в 100 мл водички и выпивают.
Сорбирующие средства связывают и выводят из кишечника жидкость, токсины, газы, бактерии и вирусы. Эффективность таких медикаментов доказана при поносах инфекционного характера, метеоризме и кишечных нарушениях. Стоит помнить, что сорбенты обладают способностью связывать и фармацевтические препараты, поэтому употреблять их следует, придерживаясь временного промежутка не менее 2-х часов.
Источник
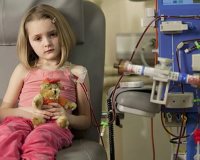
Почечная недостаточность у детей — это острое или хроническое нарушение функций почек, которое сопровождается электролитными и метаболическими расстройствами. Провоцируется ренальными, преренальными и постренальными причинами. Симптомы почечной недостаточности включают неспецифические проявления (слабость, ухудшение аппетита, похудение), изменение диуреза и состава мочи, уремические осложнения со стороны внутренних органов. Для диагностики проводят исследование крови и мочи, УЗИ органов мочевыделения, биопсию почек. Лечение состоит из коррекции гомеостаза, этиопатогенетической терапии, перитонеального или гемодиализа.
Общие сведения
Истинную распространенность патологии у детей определить затруднительно, что обусловлено расхождением в классификациях и общепринятых диагностических критериях. Для хронической почечной недостаточности называют цифру от 3 до 50 случаев на 1 млн. детского населения, при этом заместительная терапия требуется 3-6 пациентам на то же количество населения. Симптомы острой почечной недостаточности выявляются с частотой 0,8-4 случая на 100 тыс. детей и у 8-30% больных, находящихся в отделениях детской реанимации. Особенно высока распространенность ОПН у новорожденных.
Причины
Этиологическая структура зависит от варианта почечной недостаточности и возраста ребенка. Среди младенческого и раннего детского возраста преобладают врожденные факторы, тогда как у школьников возрастает удельный вес приобретенных болезней почек и токсических влияний на клубочковый аппарат. Причины почечной недостаточности у детей подразделяются на несколько категорий:
- Врожденные заболевания почек. Чаще всего причиной патологии становятся наследственные обструктивные уропатии и тубулопатии, которые осложняются бактериальным воспалительным процессом и дисплазией почечной паренхимы. Среди пороков развития преобладают агенезия или гипоплазия, поликистоз, мегауретер.
- Приобретенные почечные болезни. Симптомы ренальной недостаточности наблюдаются при поражении клубочков (гломерулонефрите, волчаночном нефрите), канальцевом некрозе вследствие ишемии органа, воздействии нефротоксических ядов и лекарств. Реже патология вызвана поражением интерстиция и почечных сосудов.
- Расстройства гемодинамики. Острые формы заболевания возникают при уменьшении ОЦК, что сопровождается гипоперфузией клубочков. Это бывает при кровотечении, полиурии, многократной диарее и рвоте. Ишемия органа провоцируется снижением сердечного выброса и дилатацией периферических сосудов.
- Нарушения оттока мочи. Обструкция может происходить в любом отделе мочевыделительного тракта: мочеточниках, шейке мочевого пузыря, уретре. Патологические изменения обусловлены механическим сдавлением почечных лоханок большим количеством жидкости. Обструкция возможна при МКБ, опухоли, травме.
Патогенез
В зависимости от причин развития патологические процессы при ОПН вызваны разными механизмами: ишемией ренальной паренхимы, активацией шунтов в юкстамедуллярной зоне, токсическим поражением клубочков и эпителия канальцев, острой обструкцией мочевыводящего тракта. Возникающие изменения вначале носят обратимый характер и при устранении провоцирующих факторов функции нефронов полностью восстанавливаются.
При ХПН механизм повреждения не зависит от первопричины синдрома. При утрате большого количества функционирующих нефронов в оставшихся клубочках начинаются компенсаторные процессы: изменение диаметра афферентных и эфферентных артериол, нарушение целостности базальной мембраны, повышение гидростатического давления. В результате усугубляется внутриклубочковая гипертензия, а клетки начинают синтезировать провоспалительные цитокины.
Классификация
Почечная недостаточность делится на 2 большие группы: острая, для которой характерны условно обратимые процессы без первичной гибели нефронов, и хроническая, характеризующаяся постепенным снижением процента функционирующих клубочков. С учетом причины ОПН бывает преренальной, ренальной и постренальной. В детской нефрологии для оценки степени поражения используют педиатрическую классификацию RIFLE, которая включает 5 стадий:
- Риск. Скорость клубочковой фильтрации (СКФ) снижается на 25-50%, а объем мочи составляет менее 0,5 мл/кг/час в течение минимум 8 часов.
- Повреждение. СКФ уменьшается на 50-75% от возрастной нормы, а сниженный уровень мочевыделения сохраняется не менее 16 часов.
- Недостаточность. Характеризуется падением СКФ более, чем на 75%, или абсолютным значением менее 35 мл/мин/1,73 м2. Диурез снижается до 0,3 мл/кг за час на протяжении суток и дольше.
- Потеря. Диагностируется, если у ребенка сохраняются симптомы ОПН более 3 недель.
- Терминальная стадия. Соответствует хронической болезни почек (ХБП), когда клинические проявления патологии длятся дольше 3 месяцев.
Симптомы
ОПН у детей
В клинической картине острой формы почечной недостаточности выделяют 4 фазы. На начальном этапе специфические симптомы отсутствуют, но есть признаки основного заболевания или кратковременного провоцирующего фактора (кровотечение, обезвоживание). Беспокоят тошнота, повышенная утомляемость, снижение аппетита, но дети, особенно младшего возраста, редко предъявляют жалобы.
Затем наступает олигоанурическая стадия, когда количество выделяемой за сутки мочи намного меньше возрастной нормы. Вследствие метаболических изменений у детей возникает диарея и рвота, наблюдается патологическая сонливость и угнетение сознания. Отмечаются повышенная сухость кожи, беловатый налет на слизистых, изо рта ребенка пахнет аммиаком. Состояние длится в среднем 10-14 суток.
На диуретической стадии количество мочи компенсаторно увеличивается и может достигать 2-3 л в сутки. Постепенно нормализуется водно-электролитный баланс, исчезают симптомы ОПН, к ребенку возвращаются аппетит, интерес к подвижным играм. Полиурия сохраняется около 2 недель. Далее болезнь переходит в восстановительную фазу, продолжающуюся 6 месяцев и более.
ХПН у детей
Симптомы ХПН возникают постепенно, прогрессируют несколько месяцев или даже лет. Вначале появляется слабость, сухость кожи и слизистых, снижение успеваемости в школе. Ребенок постоянно хочет пить, но аппетит снижен. На поздних стадиях кожа становится бледной с желтоватым оттенком, заметны дрожание пальцев рук и мелкие судороги, нарастает апатия. Зачастую формируется анемия, вызванная нехваткой эритропоэтина.
Осложнения
ОПН значительно ухудшает состояние ребенка, а летальность колеблется от 3-5% при гемолитико-уремическом синдроме до 30-70% при сепсисе и полиорганной недостаточности. Даже при успешном лечении и восстановлении мочевыделительной функции возможны отдаленные последствия — у 10-25% детей формируется хроническая болезнь почек. ОПН опасна электролитными расстройствами (гиперкалиемия, гипокальциемия, гиперфосфатемия).
В терминальной стадии ХПН возникают желудочно-кишечные кровотечения, отек легких, перикардит и плеврит. Длительное течение заболевания сопровождается артериальной гипертензией, которая при отсутствии лечения развивается у детей любого возраста. Неврологические осложнения проявляются спутанностью сознания, периферической полинейропатией. Возможна остеодистрофия, из-за чего у ребенка наблюдается задержка роста и физического развития.
Диагностика
Обследованием занимается квалифицированный детский нефролог. При внешнем осмотре врач обращает внимание на состояние и цвет кожи, наличие «уремического» запаха, степень физического развития. Специалист собирает детальный анамнез и жалобы ребенка и/или его родителей. Для постановки диагноза и определения вида почечной недостаточности проводится ряд исследований:
- УЗИ почек. При ультразвуковом обследовании у детей выявляют симптомы основной патологии, вызвавшей нарушения, а при ХПН — еще и уменьшение толщины паренхимы («сморщенная почка»). Для исключения постренальной обструкции выполняется сонография мочеточников и мочевого пузыря. УЗДГ позволяет оценить состояние сосудов.
- Биопсия почки. Инвазивный диагностический метод рекомендован при неинформативности других исследований, при подозрении на системное заболевание, протекающее с поражением почек. Гистологический анализ биоптата показывает патогномоничные включения, особенности строения клубочкового аппарата.
- Исследование мочи. В общем анализе обычно находят протеинурию и микрогематурию. Для изучения концентрационной функции производится исследование по Зимницкому, для которого собирают суточный диурез. Чтобы исключить воспалительные процессы, показан анализ по Нечипоренко.
- Анализы крови. В гемограмме у детей с ХПН снижено число эритроцитов и концентрация гемоглобина, на поздних этапах падает количество тромбоцитов. В биохимическом анализе повышено содержание мочевины, креатинина, присутствуют биохимические симптомы метаболического ацидоза и расстройств электролитного обмена.
Лечение почечной недостаточности у детей
Для успешного купирования ОПН необходимо устранить ее причину. При преренальной форме мероприятия направлены на нормализацию ОЦК, при ренальной проводится этиопатогенетическая терапия почечной патологии, при постренальной нужно как можно быстрее ликвидировать обструкцию мочевыводящих путей. Для коррекции нарушений водно-электролитного обмена назначаются солевые растворы, диуретики. При ХПН лечение включает несколько групп препаратов:
- Гипотензивные средства. Наиболее часто применяют ингибиторы АПФ, которые не только предупреждают симптомы вторичной гипертонии, но и замедляют развитие почечной недостаточности. Как альтернативу используют блокаторы кальциевых каналов, бета-блокаторы.
- Препараты эритропоэтина. Эффективны при анемии, которая возникает у ребенка уже на ранних стадиях болезни. В основном принимаются медикаменты ЭПО второго поколения с пролонгированным эффектом.
- Железосодержащие лекарства. Для устранения абсолютного или функционального дефицита этого микроэлемента назначают детские пероральные формы (в виде сиропов), а старшим детям дают таблетированные варианты. По показаниям комбинируют препараты с фолиевой кислотой.
- Витамин D. Холекальциферол предупреждает почечную остеодистрофию и применяется для ее лечения. Во время курса врачи регулярно контролируют уровни кальция и фосфора в крови.
У детей почечная недостаточность зачастую сопровождается белково-энергетическим голоданием, поэтому важно обеспечить адекватное по калорийности и сбалансированности питание. При ХПН четко регламентируют содержание белка и соли в диете. Если пациент находится в тяжелом состоянии, потребности в основных питательных веществах и энергии восполняются растворами глюкозы, специальными препаратами для парентерального питания.
В тяжелых случаях ОПН и терминальном периоде ХПН рекомендована заместительная почечная терапия. У новорожденных и младенцев чаще выполняется перитонеальный диализ, детям постарше преимущественно назначают классический гемодиализ. Показаниями к неотложному началу диализной терапии служат длительная олигоанурия, резкое повышение мочевины и креатинина, уремическая энцефалопатия.
Прогноз и профилактика
При ОПН вероятность полного выздоровления высока при раннем начале терапии. При ХПН прогноз менее благоприятный, поскольку гибель нефронов у детей необратима, но методы современной нефрологии замедляют прогрессирование болезни и улучшают качество жизни ребенка. Для профилактики почечной недостаточности необходимо выявлять и лечить заболевания мочевыделительной системы, проводить медико-генетическое консультирование и антенатальную охрану плода.
Источник
Каждый родитель наверняка сталкивался с диареей у новорожденного. Неудивительно, ведь в педиатрии это один из наиболее распространенных симптомов. Например, острыми кишечными инфекциями, которые сопровождаются диареей, ежедневно заболевают около тысячи малышей по всей России. Жидким стулом может проявиться и транзиторный дисбиоз — временный дисбаланс микрофлоры, свойственный всем грудничкам. Словом, диарея у ребенка может быть вызвана самыми разными причинами. К счастью, большая часть эпизодов проходит довольно быстро.
Причины диареи у детей
В зависимости от формы диареи — острой или хронической — различаются причины ее появления. Чаще возникает острая, она длится не больше недели, может сопровождаться высокой температурой и рвотой. Причина обычно кроется в инфекции. Исследование, которое провели медики в Казани, показало, что более чем в 70% случаев острая кишечная инфекция у детей до трех лет была вызвана вирусами.
По данным ВОЗ, причиной диареи могут стать следующие возбудители:
- вирусы — ротавирус, аденовирус, норовирус;
- бактерии — сальмонеллы, шигеллы, стафилококки, патогенные кишечные палочки, клостридии, иерсинии, холерный вибрион;
- простейшие микроорганизмы (гораздо реже) — лямблии, амебы, криптоспоридии.
Иногда диарею вызывает даже не сам микроб, а его токсины. Во многих случаях установить причину диареи вообще не удается.
Если диарея длится более 14 дней, она относится к хронической. Хотя некоторые специалисты считают, что о хронической форме можно говорить при продолжительности от трех–четырех недель. В любом случае эта форма диареи у маленьких детей бывает гораздо реже и обычно развивается постепенно. При этом ребенок худеет, ему требуется лечение или переход на специальное питание.
Возможные причины хронической диареи у детей:
- наследственные болезни — муковисцидоз, целиакия, лактазная недостаточность, врожденные аномалии кишечника;
- пищевые аллергии. Чаще всего встречается реакция на белок коровьего молока;
- воспаления кишечника — неспецифический язвенный колит, аутоиммунные заболевания;
- функциональные расстройства. Сам кишечник не поражен, но его движения нарушены: сокращения слишком сильные или, наоборот, слабые;
- нарушения баланса микрофлоры после перенесенной острой диареи, дисбиоз или синдром избыточного бактериального роста в тонком кишечнике.
Понос у новорожденных
В зависимости от возраста у детей преобладают различные причины развития диареи. Диарея у новорожденного может быть физиологической: в этот период происходит «настройка» пищеварительного тракта. У малыша до трех месяцев стул бывает пять–семь раз в день и обычно совпадает с частотой кормлений. Если больше никаких симптомов нет, то не стоит беспокоиться.
С самого рождения могут проявиться наследственные заболевания, например дефицит ферментов, врожденная хлоридная диарея, врожденная экссудативная энтеропатия (лимфангиэктазия). Кроме них, причиной диареи у грудного ребенка может стать инфекция (чаще вирусная), а также дисбиоз, развитию которого способствует множество факторов: это и позднее прикладывание к груди, и искусственное вскармливание, и нарушения в питании, и лечение антибиотиками.
Нужно отметить, что диарея в любом случае сильно влияет на баланс микроорганизмов, даже если изначально кишечная микрофлора у ребенка и не была нарушена. Ведь в этот период собственная микрофлора малыша только начинает формироваться, и на ней отражается любое заболевание кишечника. Поэтому в курс лечения диареи часто включают полезные микроорганизмы вместе с питанием или в виде добавок.
Понос у грудного ребенка до года
С введением прикорма (или если малыш сразу на искусственном вскармливании) проявляются новые проблемы. Это пищевые аллергии и непереносимости, которые обычно сопровождаются пенистым стулом, вздутием и болью в животе.
Непереносимость глютена — целиакия — развивается примерно через один–три месяца после введения в рацион продуктов, содержащих пшеницу, рожь и ячмень. Другой частой причиной диареи у малыша до года является аллергия на белки коровьего молока (после введения молочных продуктов), а также другие пищевые аллергии.
К учащению и разжижению испражнений приводит избыток фруктовых соков, воды, смеси в рационе ребенка. Такое нарушение стула не является заболеванием и проходит, если наладить кормление. Но после введения в рацион сладостей, соков и сладкого питья может проявиться диареей нехватка ферментов сахаразы и изомальтазы.
Понос у детей от года
В этом возрасте дети начинают активно знакомиться с внешним миром, все пробуют на зуб. В результате значительно вырастает вероятность отравления и инфекционной диареи, как вирусной, так и бактериальной.
Кроме того, причиной диареи у годовалого ребенка могут стать функциональные нарушения, при которых кишечник либо сокращается слишком сильно, либо, наоборот, находится в состоянии атонии. Обычно этот тип диареи связан с поражением нервной системы или эмоциональным состоянием малыша.
После полутора лет у деток может возникнуть лактазная недостаточность взрослого типа, то есть в младенчестве лактазы хватало, но с возрастом активность этого фермента стала угасать. Также после года начинают проявляться воспалительные и аутоиммунные заболевания кишечника у детей, например неспецифический язвенный колит или аутоиммунная энтеропатия. Из других «взрослых» болезней в этом возрасте можно выявить синдром раздраженного кишечника. Начало заболевания нередко совпадает со стрессовыми ситуациями.
К сожалению, причин для диареи у маленьких детей множество, и не всегда можно понять, что именно вызвало приступ. Но иногда за диарею принимают другие состояния. Поэтому важно разобраться в характерных признаках диареи у детей.
Признаки диареи
Очевидно, что при поносе ребенок чаще пачкает подгузники. Но нужно учесть, что частота стула у детей различается в зависимости от возраста. До трех месяцев ребенок ходит в туалет так же часто, как и ест, то есть стул пять–семь раз в сутки для новорожденного — это норма. Для детей с трех месяцев и до года считается естественным опорожнять кишечник от одного до четырех раз в день. После года норма — это оформленный, без патологических примесей стул один–два раза в сутки.
Также нужно обратить внимание на вид кала. У грудничков кал чаще неоформленный и может быть довольно жидким, но он не должен содержать примеси пены, гноя или крови.
Признаками диареи будут:
- жидкий, водянистый (в виде рисового отвара), пенистый стул;
- примеси слизи или гноя (зелень);
- прожилки крови.
По определению ВОЗ, диареей считается водянистый жидкий стул чаще трех раз в сутки. Однако, так как частота дефекаций с возрастом меняется, важнее сравнивать частоту стула у ребенка с предыдущими сутками, до болезни.
Кроме изменений в кале, диарея может сопровождаться и другими симптомами, такими как:
- повышение температуры;
- тошнота, рвота;
- спазмы, боль и вздутие в животе;
- слабость, вялость;
- плач, крик, беспокойство.
Лечение диареи у детей: новорожденных, грудничков и малышей от года
Понос у ребенка — не редкость. И мам очень часто волнует вопрос: чем лечить диарею у ребенка или как остановить диарею у грудничка, чтобы можно было обойтись без больницы? И вот здесь кроется серьезная опасность. Дело в том, что маленькие дети, особенно новорожденные, переносят диарею гораздо хуже, чем взрослые. Главную опасность для них представляет обезвоживание. Если взрослый человек сможет восполнить потерю жидкости из внутренних запасов, то у младенца таких запасов практически нет.
Поэтому, если у ребенка очень частый и очень жидкий стул, если у него повышена температура или если в стуле неоднократно появляется кровь, нужно обязательно обратиться в больницу. Дожидаясь врача, можно понемногу поить малыша, замещая потерянную жидкость. Питьевой режим важен и при более легких формах диареи, не требующих госпитализации.
Отпаивание
Чем восполнять потерянную жидкость?
Можно пить слегка подсоленную воду, для детей постарше — рисовый отвар, некрепкий и несладкий чай, простой бульон или специальные аптечные растворы для регидратации. Нельзя: сладкие и газированные напитки, соки, травяные настои, коровье молоко, крепкий сладкий чай и кофе.
Сколько нужно пить?
Если ребенок маленький, то ему дают около 50 мл жидкости после каждого жидкого стула. Если малыш уже пьет самостоятельно, то ограничивать его не нужно — он может пить столько, сколько захочет. К сожалению, в тяжелых случаях этих мер может не хватить, тогда жидкость вводят внутривенно.
Питание
Очень часто при диарейных болезнях есть совсем не хочется, а иногда в советах встречаются водно-чайные паузы с отказом от пищи более четырех–шести часов. Но эта схема совершенно не подходит маленьким детям. При диарее и так нарушается всасывание питательных веществ, поэтому их нужно вовремя восполнять.
Еда должна быть легкой, питательной и максимально щадить слизистую желудка и кишечника. В рацион обычно включают некрепкий бульон, сухарики, можно каши и легкие супы. В остром периоде диареи иногда рекомендуют диету BRAT (бананы, рис, пюре из яблок, тосты/сухарики) или BRATТ — то же, но с добавлением чая. Однако эта схема бедна белком и не подходит для длительной диеты.
Так как диарея может быть вызвана пищевой непереносимостью, из питания стоит убрать манную и пшеничную каши, хлеб, молочные продукты. При диарее у грудничка врач может посоветовать перейти на щадящие безлактозные смеси. Если диарея началась с введением прикорма, то его тоже стоит пересмотреть или временно отменить.
Средства от диареи для детей
Препараты против инфекции, противовирусные или антибиотики назначает только врач. Во многих случаях от применения антибиотика при диарее вред превышает пользу. Если причина диареи в нарушении всасывания жиров, как, например, при муковисцидозе, врач может посоветовать прием ферментных препаратов.
Энтеросорбенты, или адсорбенты, впитывают токсины и лишнюю жидкость и помогают удалить их из организма. Детям можно давать диосмектит («Смекту»), а вот активированный уголь не рекомендуется: крупные фрагменты могут повредить слизистую.
В качестве средств от диареи часто рекламируют лекарства, которые влияют на перистальтику, снижают или нормализуют сокращения кишечника. При этом они действуют на уровне нервной системы и могут уменьшать симптомы, но не влияют ни на причину диареи, ни на механизм ее возникновения. Среди средств против диареи для детей можно отметить «Тримедат» — его применение допустимо с трех лет. А вот широко распространенный «Лоперамид» детям не подходит.
Часто в схему лечения включают пробиотики — полезные микроорганизмы. Так как при диарее практически всегда страдает микрофлора, прием пробиотика помогает быстрее восстановить баланс микроорганизмов в кишечнике, уменьшить длительность диареи и защитить ребенка от дисбиоза. К пробиотикам относят различные микроорганизмы, самые известные из них — это лактобактерии и бифидобактерии. И те и другие являются компонентом нормальной микрофлоры кишечника, поэтому для наилучшего результата необходим комбинированный прием обоих видов бактерий.
Лактобактерии Lactobacillus rhamnosus участвуют в образовании молочной кислоты, которая подавляет рост патогенных микробов и помогает расти бифидобактериям. Отмечено, что эти лактобациллы помогают уменьшить диарею при приеме антибиотиков, а также облегчают состояние при пищевых аллергиях. В то время как Bifidobacterium longum (бифидобактерии лонгум) снижают рост вредных микроорганизмов в кишечнике, улучшают перистальтику и помогают при переваривании и усвоении пищи.
Выбирая средства для своего ребенка, стоит обратить внимание на форму выпуска: новорожденному проще дать лекарство в виде капель или раствора, чем в форме капсул или таблеток. Также необходимо проверить, с какого возраста разрешен препарат: иногда разные формы одного и того же средства имеют различные возрастные ограничения.
Источник