Лечение поноса после облучения
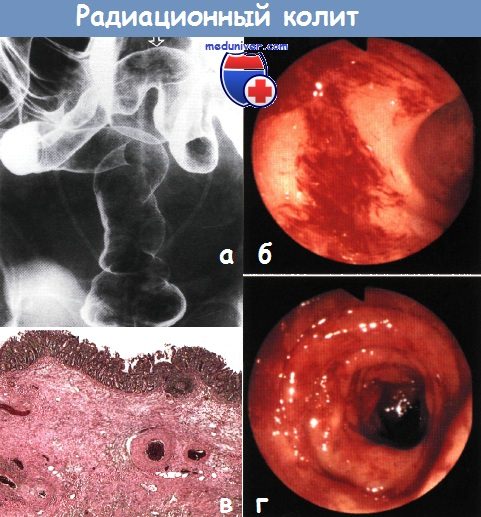
Воспаление кишки после лучевой терапии – лучевой проктит и энтеритОстрые и хронические побочные эффекты возникают после облучения таза, как правило, по поводу рака предстательной железы или женских половых органов. Обычные дозы: рак простаты – 64-74 Гр, рак шейки матки – 45 Гр, рак эндометрия – 45-50 Гр, рак прямой кишки – 25-50,4 Гр, рак мочевого пузыря – 64 Гр. Очаговое поражение прямой кишки может являться результатом брахитерапии: имплантации радиактивных зерен или внутриполостного облучения. Лучевое поражение может возникать в областях, располагающихся за пределами полей облучения: например, рассеянное облучение может привести к диффузному лучевому энтериту! Повреждения зависят от общей дозы (обычно > 40 Гр), энергии пучка и очаговой дозы, размера фракции и поля, времени подведения, пролиферации и оксигенации тканей. В развитии лучевых повреждений выделяют две фазы: Роль превентивных препаратов (балсалазид, мизопростол, сукральфат и т.д.) при назначении лучевой терапии остается спорной.
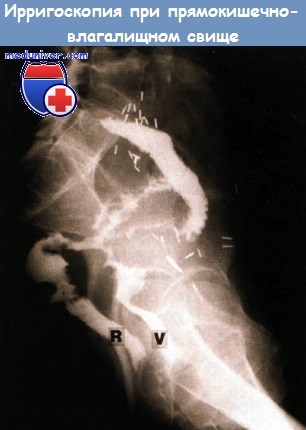
а) Эпидемиология: б) Симптомы воспаления кишки после лучевой терапии: • Острый проктит: диарея, отхождение слизи и крови со стулом, императивные позывы/инконтиненция, тенезмы, боль, перианальный дерматит. Системные явления нетипичны и чаще связаны с общими побочными эффектами лечения: анемия, анорексия, истощение/потеря веса. Острые симптомы разрешаются через 6-12 недель. • Хронический лучевой проктит: кровотечение (изъязвление, телеангиэктазии), диарея, отхождение слизи со стулом, императивные позывы/инконтиненция (уменьшение резервуарной функции и адаптационной способности прямой кишки), тенезмы, перианальный дерматит. Осложнения: кровотечение, обструкция (формирование стриктуры), образование свища (например, ректовагинального), инконтиненция (повреждение нервов, сфинктера, утрата резервуарной функции). Увеличение риска развития вторичных опухолей.
в) Дифференциальный диагноз: г) Патоморфология лучевого проктита и энтерита Макроскопическое исследование: Микроскопическое исследование: д) Обследование при воспалении кишки после лучевой терапии Дополнительные исследования (необязательные):
е) Классификация: ж) Лечение без операции воспаления кишки после лучевой терапии: – Острый лучевой проктит: временные меры (регуляция стула, антидиарейные препараты, уход за перианальной кожей) и терпение; местные лекарственные препараты (сукральфат, стероиды или клизмы с ацетилсалициловой кислотой), отключение кишки при тяжелом, плохо переносимом заболевании. – Хронические лучевые повреждения: лечение отсутствует, плохое состояние тканей => симптоматическая терапия: з) Операция при лучевом проктите и энтерите Показания: Хирургический подход: и) Результаты лечения воспаления кишки после лучевой терапии: к) Наблюдение. Частые визиты до тех пор, пока сохраняется симптоматика. В дальнейшем – обычное наблюдение. – Также рекомендуем “Ишемический колит – причины, признаки, лечение” Оглавление темы “Болезни толстой кишки”:
|
Источник
Диарея после химиотерапии и способы от нее избавиться
Диарея после химиотерапии – частый побочный эффект лечения некоторыми цитостатиками (фторурацилом, фторпиримидином, метотрексатом, препаратами платины, топотеканом). Согласно статистике, это явление наблюдается 25-66% пациентов с первичными и вторичными опухолями кишечника.
В этой статье будет рассказано, в чём причины постхимиотерапевтической диареи, как необходимо скорректировать рацион при появлении этого побочного эффекта и как быстро избавиться от поноса после курса лечения.
Диарея после химиотерапии необязательно является следствием действия самих противоопухолевых препаратов. К числу основных причин поноса во время противоракового лечения относятся:
- влияние цитостатических препаратов на слизистую ЖКТ;
- осложнения после операции на кишечнике;
- облучение нижней части тела (при неоплазиях органов малого таза, нижних отделов позвоночника, толстого и тонкого кишечника);
- развитие основного заболевания (онкологии кишечника, почек);
- усугубление сопутствующих болезней;
- кишечные инфекции и распространение патологической микрофлоры вследствие постхимиотерапевтической лейкопении и дисбактериоза;
- неправильное питание во время терапии;
- психологический фактор.
Наиболее частыми причинами развития диареи во время лечения считаются токсическое действие цитостатиков на эпителий кишечника и лучевая терапия. Неправильное питание может усугубить проявление симптома, тогда как соблюдение рекомендаций диетолога и гастроэнтеролога – напротив, остановить понос.
Применимость симптоматического лечения определяется степенью диареи. Если частота дефекаций превышает 6 раз в сутки, в кишечнике чувствуются сильные спазмы, а в выделениях присутствуют примеси крови, то пациента немедленно направляют в стационар. Компенсировать потерю жидкости на этом этапе необходимо с помощью капельниц, сильнодействующих препаратов и под наблюдением врача.
Не следует медлить и в том случае, если частота не превышает указанной (нижнего предела для III степени диареи). Обезвоживание и истощение организма может наступить в течение нескольких дней. Наиболее опасно это состояние для пожилых пациентов.
Для выяснения точной причины постхимиотерапевтической диареи больному нужно пройти ряд обследований: анализ крови (почечные и печёночные пробы), определение объёма плазмы и крови, ультразвуковую диагностику органов малого таза и живота, а также исследование кала на наличие яиц глистов, патогенной и условно-патогенной микрофлоры.
В некоторых случаях для диагностики необходима рентгенография пищеварительного тракта, анализ крови на стерильность и визуальный осмотр слизистой прямой и сигмовидной кишки с помощью специального прибора (ректороманоскопа).
Останавливать диарею на ранних стадиях рекомендуется с помощью симптоматической терапии (противодиарейных средств), поддерживающего лечения (восстановления концентрации электролитов и водных запасов организма) и специальной диеты.
В первую очередь, врачи советуют пить много жидкости (до 5 литров в день в зависимости от частоты дефекаций). Рекомендованные напитки – негазированная вода, слабый чай, раствор «Регидрона».
Пища в период проявления осложнения должна быть легкоусвояемой – пюреобразной или жидкой, приготовленной на пару или сваренной. Съедать её необходимо помалу, но часто, разделяя стандартную порцию на 2-3 приёма.
Из рациона полностью исключаются жирные блюда и молочные продукты. Такой диеты необходимо придерживаться в течение 2-х недель после завершения химиотерапии, после чего в меню можно постепенно вводить остальные привычные блюда.
Помимо молочных продуктов, под запретом на время диеты оказываются:
- овощи, раздражающие слизистую кишечника и провоцирующие метеоризм (брокколи, редис, бобы, соя, чеснок, лук);
- жирные сорта рыбы;
- острые, жирные, жареные блюда;
- кондитерские изделия, свежий хлеб, сдоба;
- грубоволокнистая пища (отрубной хлеб и др.);
- орехи;
- соленья, копчёности, маринованные овощи;
- кофеино- и спиртосодержащие напитки;
- газированная вода;
Объём порций овощных и крупяных блюд в рационе рекомендуется сократить и чаще употреблять продукты с низким содержанием клетчатки (сваренные вкрутую яйца, рис, чёрствый белый хлеб, яблоки в термообработанном виде). Перед употреблением фрукты и овощи необходимо очищать от кожуры или кожицы.
Очень важно, чтобы в рационе пациента присутствовало большое количество продуктов с высокой концентрацией К (бананы, картофель, реже – курага). Вместе с жидкостью организм теряет калий, который необходим для полноценного функционирования систем тела (например, сердечной мышцы).
Картофель лучше употреблять в растолчённом виде, а бананы – включать в меню второго завтрака, полдника и ужина, т.к. натощак они негативно влияют на баланс магния и калия в организме.
Рацион больного следует строить с учётом всех перечисленных выше принципов и выкладок. Примерное меню может быть таким:
- 1 яйцо вкрутую, слабый чай.
- Жидкая рисовая каша на воде, 2-4 кураги.
- Овощной суп с несколькими фрикадельками из постного мяса.
- Картофельное пюре без молока и масла, паровые овощи (за исключением запрещённых), ломтик паровой нежирной рыбы.
- Печёные яблоки, отвар шиповника.
- Слабый чай с чёрствым хлебом.
- Жидкая гречневая каша на воде.
- Морковно-банановое пюре.
- Кисель из черники.
- Айвовый компот с тостом.
В первую неделю после окончания химиотерапии, даже при исчезновении неприятного симптома, желательно делить дневную норму пищи как минимум на 5-6 порций.
В дополнение к диетическому меню можно употреблять чаи и отвары, приготовленные по народным рецептам и обладающие вяжущим действием. К ним относятся настои на коре дуба, черничный и ромашковый чай, отвар зверобоя.
Эффективное лечение диареи после химиотерапии, помимо диеты, обязательно включает лекарственные препараты. Таблетки, останавливающие потерю жидкости и оказывающие закрепляющее воздействие, нужно принимать с осторожностью и под контролем врача, точно следуя рекомендованной дозировке.
В лечении постхимиотерапевтической диареи применяются такие средства, как:
- Лоперамид (Имодиум и др.) – оказывает закрепляющее действие;
- Смекта (Диосорб) – укрепляет стенки кишечника;
- Неоинтестопан – выводит токсины и инфекционные агенты и уменьшает частоту дефекаций;
- Спазмолитики и анальгетики – снимают болевой синдром и кишечные спазмы.
При III-IV стадиях диареи назначаются препараты, необходимые для предотвращения шока, закрепления стула и восполнения дефицита витаминов и микроэлементов.
При тщательном соблюдении рекомендаций онколога и гастроэнтеролога диарея после химиотерапии не станет длительным состоянием. Задача пациента и врача после успешного химиотерапевтического лечения – восстановить организм и нормальную функциональность желудочно-кишечного тракта.
В статье рассмотрим лечение диареи после химиотерапии.
Исследование цитологических медикаментов, используемых с целью терапии рака, показало, что около 10% из них провоцируют такой нежелательный эффект, как нарушение нормального стула. Отрицательно воздействуют на ЖКТ и лучи, направленные на пролиферирующий эпителий, который расположен в области тонкого и толстого отделов кишечника.
Статистика сообщает, что около 30% пациентов с диагностированными метастазами при раке прямой кишки подвержены сильному поносу.
Наибольшую опасность диарея после процедур химиотерапии представляет для тех пациентов, которые находятся в преклонном возрасте. Обусловлено это вероятностью возникновения обезвоживания организма. Также причиной, по которой на фоне онкологии развивается понос, может быть облучение брюшной, позвоночной, поясничной, тазовой областей.
Лечение диареи после химиотерапии должно быть комплексным и своевременным.
Степени диареи
Оценивать такое осложнение рака, как диарея, принято с учетом степени его выраженности. Специалисты выделяют всего четыре уровня тяжести диареи:
- При первой степени для стула характерна жидкая консистенция. Пациент испытывает позыв к испражнению до 3 раз в сутки.
- При второй степени тяжести дефекация может происходить вдвое чаще, то есть до 6 раз в сутки. Пациент при этом испытывает незначительные спазмы в области кишечника. Кал характеризуется присутствием слизистых включений.
- При третьей степени диареи в кале отмечается присутствие крови. Спазмы в желудке приобретают высокую интенсивность. Частота испражнений увеличивается вплоть до 9 раз в сутки.
- При четвертой степени частота дефекаций увеличивает до 10 и более раз в сутки. Кал характеризуется присутствием в нем крови, происходит обезвоживание организма.
В результате лучевой терапии, которую проводят в онкологических центрах, у некоторых больных раком может наступать такая реакция организма, как ортостатический коллапс, заторможенность мышления, астения, потеря равновесия.
Чаще всего пациента после прохождения процедуры химиотерапии беспокоят желудочные боли, отдаленно напоминающие схватки. В испражнениях отмечается присутствие слизи и крови. В результате чрезмерной потери жидкости наступает дегидратация тканей, из организма выхолащиваются электролиты. Вследствие этого повышается уровень протромбина, развивается истощение, астения, анемия, нарушается ритм сердечных сокращений.
В результате химиотерапии повреждается эпителий кишечника, что и провоцирует развитие длительной диареи. В связи с этим попытка купировать ее путем приема лекарственных средств оказывается неэффективной. Вслед за диареей развивается обезвоживание, негативно влияющее на общее состояние пациента. Человек начинает терять углеводы, белки и липиды. В результате развивается астеническое состояние.
К основным причинам, провоцирующим развитие диареи после прохождения процедуры химиотерапии, принято относить:
- Использование таких медикаментов, имеющих химическую основу, как «Топотекан», «Оксалиптан», «Цисплатин», «Фтопиримидин».
- Функциональные расстройства НС, спровоцированные тревожностью, волнением, страхом.
- Нарушение рациона питания.
- Поражение кишечника инфекционными агентами.
- Присутствие дополнительных патологий, таких как воспалительный процесс, локализованный в кишечнике, сахарный диабет.
- Последствия, возникающие на фоне облучения тазовой, поясничной, брюшной области.
- Последствия проведенной хирургической операции.
Как проходит лечение диареи после химиотерапии, интересно многим.
Порядок действий
Последствия радиотерапии
Облучение воздействует не только на клетки рака, но и на здоровые ткани, причиняя им вред. После проведенных процедур организм человека может реагировать протеканием различных внутренних и внешних явлений. В этот период необходимо наблюдение за состоянием пациента.
Лучевая болезнь
На степень развития влияет лучевая нагрузка. Свободные радикалы, которые образуются при облучении, поражают не только онкологические клетки, но и здоровые ткани.
Лучевая болезнь развивается у всех онкологических пациентов в результате лучевой атаки, которую обычно проводят уже после операции. Радиотерапия может назначаться после химиотерапии. Накладывание двух этих процессов приводит к сильному угнетающему воздействию на все функциональные и жизненные свойства организма.
Влияние радиотерапии на организм человека
К ранним и мучительным проявлениям лучевой болезни можно отнести: тошноту, отеки, боль, рвоту, температуру, интоксикацию, цистит и т.д. Может происходить поражение клеток желудочного и кишечного трактов, иммунной системы, костного мозга, половых органов и нервной ткани. Лучевая болезнь может иметь много стадий. У каждого последующего этапа имеются свои осложнения, что ухудшает состояние больного.
Радиоактивное облучение провоцирует ожоги
Обычные термические ожоги, и ожоги после лучевой терапии существенно отличаются друг от друга. Последние не проявляются сразу. Сначала ожог характеризуется покраснением кожи в месте проникновения в ткань ионизирующих излучений. Влияют на степень ожогового поражения.
Ожог кожи после лучевой терапии
Острые кожные ожоговые поражения, как побочные эффекты лучевой терапии, можно разделить на три типа:
- Сухой эпидермис – покраснение, шелушение кожи, припухлость в месте поражения;
- Эритема – наблюдаются такие осложнения, как покраснение, припухлость кожи и зуд;
- Влажный эпидермис – место ожога покрывается множеством папул, содержащих экссудат и, возможно, примеси гноя.
Спустя длительное время на обработанном излучением месте может развиваться лучевой дерматит. Для него характерны отеки или фиброз кожи, могут появляться лучевые язвы. Когда облучаются молочные железы или органы грудной клетки, поражаются легкие. Может происходить развитие лучевого пневмосклероза или пневмофиброза.
Для предупреждения ожогов после облучения нужно использовать примочки с содержанием 10%-ного раствора димексида. Могут также помочь масла облепихи или шиповника. Для обработки пораженных мест часто используют специальные мази: ируксол, левосин, дибунол, дермозолин, синалар, преднизолон. При такой терапии последствия ожогов будут минимальны.
Меню (Режим питания)
Предотвращение нежелательных эффектов от лучевого облучения будет зависеть от ведения здорового жизненного образа. Не маловажную роль играет правильное питание. Первым делом, к нему следует серьезно отнестись пациентам, которые перенесли облучение живота или таза.
Питание после лучевой терапии
Скорей всего лечащим врачом уже во время лечения будет прописана определенная диета, которой строго следует придерживаться. Рацион будет наполнен нежирными продуктами, ограниченных содержанием лактозы или клетчатки. Во время восстанавливающей терапии такой рацион должен длиться не менее двух недель.
Дальнейшее питание допускает небольшое потребление риса, картофельного пюре, нежирных сортов сыра. Временно лучше не употреблять любые молочные продукты, острые и пряные блюда, газообразующие продукты (капусту, горох, сою, фасоль), жареную пищу, кофеиносодержащие блюда и напитки – такая диета будет оправдана. Чтобы поддержать организм в реабилитационный период, рекомендуется потребление черной смородины и тыквы.
Само питание должно быть дробным, порции маленькими, но количество приемов пищи в день доходить до шести раз. Стоит уделить внимание питьевому режиму, в особенности приему целебных отваров. Крапива, элеутерококка, радиола розовая, медуница, бадан, сельдерей – все эти растения помогут процессу восстановления.
Лечебное питание в период реабилитации преследует главную цель – предотвращение осложнений, связанных с желудком и кишечником. Диарея, мукозиты являются достаточно частым следствием лучевого облучения. Поэтому, весьма важно, какая пища поступает в организм больного.
Меню онкобольных определяется индивидуально в соответствии с локализацией опухоли, стадией заболевания, состоянием больного. Во время проведения лучевой терапии меню составляется исходя из набора продуктов для усиленного рациона питания (на уровне Ккал), включающего энергетически емкие высококалорийные продукты.
После проведенной лучевой терапии на на ранних стадиях заболевания, при отсутствии нарушений со стороны ЖКТ, меню составляется на основе физиологически полноценной диеты (на уровне Ккал). Разрешается включать в рацион практически все продукты (кроме запрещенных) и использовать все виды кулинарной обработки. При поражении каких-либо органов ЖКТ меню составляется на основе диетических Столов № 1-5, в зависимости от локализации опухоли.
Заключение
Лучевое воздействие на организм, даже в целях уничтожения раковых клеток – стресс для человеческого организма.
Полностью безопасные способы лечения рака пока не найдены. Важно правильно подготовить пациента к самой процедуре и свести к минимуму последствия.
Использование родиолы розовой и элеутерококка
Специалисты рекомендуют применять после лучевой терапии препараты медуницы.
Использование таких растений-адаптогенов, как родиола розовая и элеутерококк, очень эффективны для восстановления больных, которые проходят курс лечения лучевой терапией. Препараты ослабляют токсическое воздействие облучения на организм и улучшают показатели формулы крови. Специалисты указывают также на противоопухолевые свойства данных растений.
Для реабилитации больных, сильно ослабленных после курса лучевой терапии, фитотерапевты рекомендуют использовать специальные целебные сборы трав.
Для улучшения формулы крови, особенно при снижении тромбоцитов, фитотерапевты рекомендуют использовать препараты корня бадана и листьев крапивы.
Питание при раке
Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака?
Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике.
Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству?
Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью.
Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака?
Профилактика рака
Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака?
Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему?
Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться!
Статистика заболеваемости раком, к сожалению, неутешительна: наблюдается рост числа заболевших, при этом болезнь «молодеет».
Иногда «народными» методами удается победить рак, но тех, кто уповал только на них и в итоге покинул этот мир раньше времени — намного больше.
Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни?
Как помочь близким?
Как помочь близкому человеку жить с диагнозом «рак»? Нужна ли «ложь во спасение»? Как вести себя, чтобы близкие люди меньше страдали?
Стресс и рак
Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это?
Борьба с кахексией
Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой?
Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать.
Источник