Как попью начинается понос

Довольно часто возникает понос после еды, что доставляет массу неудобств, особенно если такое состояние сопровождает человека на протяжении длительного периода и по несколько раз в день. Многие связывают это с некачественными продуктами, но причина может крыться в серьезных патологических нарушениях.
Виды поноса
Водянистый. Водянистая структура каловых масс свидетельствует о бактериальном, вирусном или токсическом поражении. На начальных стадиях другая симптоматика не проявляется, но по мере развития возникает аллергическая реакция на продукты питания, скачки артериального давления (как вниз, так и вверх), дисбактериоз, нехватка витаминов и стрессовая неустойчивость. При водянистом виде запрещено употреблять сладкое, молочное и соленое. Не стоит кушать овощи и фрукты в сыром виде.
Кровянистый. Данный вид характеризуется наличием кровянистых сгустков в фекалиях. Причиной может быть инфицирование различными видами патогенных микроорганизмов, а также наличие заболеваний серозного типа.
Исходя из механизма развития, диарея после принятия пищи бывает таких видов:
- инвазивный тип развивается на фоне инфицирования органов желудочно-кишечного тракта;
- осмотический понос возникает при ферментативной недостаточности (нарушается механизм всасывания воды кишечником);
- моторный – появляется на фоне тяжелой интоксикации организма (стенки кишечника сокращаются слишком интенсивно);
- секреторный – свидетельствует о воспалительных процессах, при которых в кишечнике вырабатывается чрезмерное количество слизистого экссудата и жидкости.
Если своевременно не обращаться за квалифицированной помощью, любой вид диареи переходит в хроническую стадию.
Причины возникновения у взрослых и детей
Понос может возникнуть в любом возрасте, даже сразу после рождения человека. Диарея после еды проявляется на фоне повышенной активности работы кишечника. Данное состояние развивается по разнообразным причинам – как обычного стресса, так и серьезных заболеваний.
В детском возрасте чаще всего происходит отравление и инфицирование, так как в силу своих малых лет ребенок не способен соблюдать правила гигиены и отличать свежие продукты от испорченных.

Пищевое отравление
Отравление пищевыми продуктами возможно по причине их испорченности и недоброкачественности. Отравление происходит и на фоне инфицирования бактериями, которые после проникновения в организм быстро размножаются и выделяют продукты жизнедеятельности, которые локализуются в кровяной жидкости. Проникают патогены через грязные руки, которыми человек кушает или готовит пищу, не проходящую термическую обработку.
Пищевое отравление сопровождается такими специфическими симптомами:
- лихорадка;
- хроническая усталость;
- боль в голове;
- повышенное отделение пота.
Когда отравление переходит в запущенную стадию, возникают более тяжелые признаки:
- резкое снижение артериального давления;
- учащение сердцебиения и пульса;
- в каловых и рвотных массах обнаруживается кровь;
- мощный болевой синдром в области живота;
- больной начинает бредить.
Панкреатит
При панкреатите воспаляется поджелудочная железа, после чего она перестает вырабатывать в достаточном количестве необходимое количество ферментов. На этом фоне не расщепляются углеводы, белки и жиры, из-за чего ускоряется перистальтика. Понос возникает примерно через 30-90 минут после принятия пищи.
Кал характеризуется неприятным резким запахом, кашеобразной консистенцией, серым оттенком. Особенность – наличие жирных частиц. Симптомы: боль опоясывающего характера вверху живота, метеоризм.
Синдром раздраженного кишечника
Для этого заболевания характерна психосоматическая причина – стрессы, переживания, ссоры, повышенные эмоции и прочее. Из-за нарушений в нервной системе кишечник функционирует неправильно. Но могут быть и другие причины синдрома раздраженного кишечника: малоподвижность, ПМС и пр.
Как проявляется:
- слизистая структура фекалий;
- проявление симптомов исключительно во время бодрствования.
Острые кишечные инфекции
Инфицирование бактериями и вирусами разной этиологии посредством продуктов питания и воды. На этом фоне возникают воспалительные процессы, повреждаются слизистые оболочки, ускоряется перистальтика и нарушается процесс всасывания. Особенные признаки:
- понос возникает после каждого приема пищи;
- наличие гнойного и кровянистого экссудата;
- сильный болевой синдром.
Дисбактериоз
При дисбактериозе нарушается микрофлора в органах желудочно-кишечного тракта. Чаще всего возникает на фоне приема некоторых групп препаратов и при неправильном питании. Как распознать:
- частая смена диареи запорами;
- неприятный запах кала и из ротовой полости.
Энтерит
Это заболевание включает в себя ряд воспалительных процессов на слизистой оболочке тонкого кишечника. Проявляется следующим образом:
- повышение температуры тела;
- головная боль;
- тошнота.

Особенность – признаки обостряются после 12 часов дня. Это период активной работы пищеварительной системы.
Колит
При колите поражается толстый кишечник, в результате чего продукты питания не перевариваются, а углеводы, жиры и белки всасываются очень плохо. Специфические симптомы:
- сразу после еды возникает боль в области живота;
- в каловых массах отмечается кровь или гной;
- структура жидкая.
Гельминтозы
Когда в организм проникают глисты, органы ЖКТ перестают нормально функционировать. Связано это с тем, что гельминты поедают все полезные вещества. Дополнительные признаки:
- вялость;
- зуд около анального отверстия и внутри ануса;
- непреодолимое желание есть сладости;
- слюноотделение во время сна;
- зубной скрип ночью;
- шелушение кожи.
Другие причины
Также понос сразу после еды возникает по таким причинам:
- Заболевания желчного пузыря и печени нарушают процесс пищеварения, так как не расщепляются жиры. Специфические признаки – желтизна кожи и белка глаз, потемнение урины, каловые массы белого оттенка.
- Аллергия на продукты питания, другими словами – кишечная астма. После потребления продуктов, к которым у организма отмечается гиперчувствительность, возникает понос после еды, который сопровождается сыпью на коже.
- Сахарный диабет и нарушения в щитовидной железе.
- Дефицит ферментов – возникает из-за нарушения процесса их синтеза.
- Прием некоторых групп препаратов.
Сопутствующие симптомы
Сопутствующие признаки при поносе после еды зависят от причины его появления, но есть и общие симптомы, которые указывают на патологическую этиологию происхождения:
- слабость;
- изжога;
- тошнота и иногда рвота;
- отрыжка (может быть кислой или с тухлым привкусом);
- боль в животе и голове;
- головокружение;
- чувство тяжести и вздутость;
- снижение или, наоборот, увеличение аппетита.

Чем опасен понос сразу после еды?
Понос вымывает минералы и микроэлементы, поэтому возникают такие проблемы:
- раздражение кишечника;
- гиповолемия;
- патологическое нарушение микрофлоры;
- анальные трещины и в дальнейшем геморрой;
- язвы и свищи в области анального отверстия и прямой кишки;
- синдром скрытого голода, что приводит к неестественной худобе (анорексии);
- опрелости в перианальных складках;
- инфицирование организма;
- обезвоживание, приводящее к летальному исходу.
Когда нужно обращаться к врачу?
Мало кто из людей идет в больницу с диареей, ошибочно полагая, что эту проблему можно устранить самостоятельно. В действительности, обращаться к специалисту нужно уже при таких ситуациях:
- при частоте испражнений более 5-7 раз в сутки;
- если жидкий стул не проходит длительное время (5-7 дней);
- водянистость и слизистость структуры;
- наличие гнойных и кровяных частиц;
- повышение температуры тела;
- отсутствие результата после принятия препаратов;
- тошнота и рвота.
Какой врач занимается лечением?
Первоначально больной должен обратиться к участковому терапевту, который назначит соответствующее обследование. После получения результатов, он направляет пациента к инфекционисту, гастроэнтерологу, эндокринологу, невропатологу в зависимости от выявленной причины.
При очень высокой температуре и мощном болевом синдроме рекомендовано незамедлительно вызвать бригаду скорой помощи.
Диагностика и необходимые анализы
При первичном посещении клиники терапевт собирает анамнез. То есть опрашивает больного о сопутствующих симптомах, характере поноса, перенесенных и присутствующих заболеваниях. Визуально врач ощупает область живота, измеряет частоту пульса и артериальное давление. Далее направит на диагностические мероприятия:
- Забор крови для общего исследования, что позволит выявить гормональный сбой и воспалительный процесс.
- Сдача кала для лабораторного рассмотрения на уровень лейкоцитов, слизи и других включений. Изучается эпителий, жирные кислоты, наличие гельминтов, вирусов, бактерий.
Если обнаруживается, что причина кроется в серьезных заболеваниях, дополнительно проводится инструментальный осмотр и сбор крови на биохимический анализ.

Лечение однократной и хронической диареи
Понос может перерасти в хроническую степень, когда человека мучает диарея постоянно. В этом случае терапия немного отличается от методов лечения однократных проявлений жидкого стула.
Однократная диарея:
- прием сорбентов;
- щадящая диета на протяжении недели;
- гидратирующие препараты (восстанавливают водный и солевой баланс).
Хроническая форма:
- сорбенты и гидратирующие средства;
- противодиарейные препараты;
- седативные медикаменты;
- антигельминтные лекарства;
- пробиотики;
- строгий режим питания и приема воды.
Медикаменты
Медикаментозная терапия обязательна – она должна быть направлена на достижение нескольких целей:
- Для нормализации водно-солевого баланса назначаются гидратирующие средства – Регидрон.
- Для выведения из организма токсических отложений и прочих вредных веществ нужны сорбенты: Энтеросгель, активированный уголь.
- Остановить жидкий стул помогут противодиарейные лекарства: Имодиум, Лопедиум.
- Если причина кроется в бактериальном инфицировании, назначают антибиотики. Конкретный препарат подбирает преимущественно лечащий врач.
- При глистном поражении понадобится противопаразитарная терапия: Декарис, Пирантел.
- Для восстановления микрофлоры придется принимать ферментные медикаменты: Бифиформ, Линекс.
- Так как при длительной диарее, зачастую, нарушается психоэмоциональный фон, назначают седативные препараты: Ново-Пассит, Лотосоник, настойку пустырника или валерианы. Также эта группа нужна при невротическом типе поноса.
Питание
При появлении поноса после принятия пищи необходимо сразу же задуматься об изменении своего рациона питания. Используйте меню, которое уменьшит нагрузку на желудочно-кишечную систему. Основные правила корректировки:
- Принимать пищу следует маленькими порциями.
- Промежуток между принятием составляет 4 часа.
- Не кушайте твердую еду. Она должна быть полужидкого состояния.
- Обязательно следите, чтобы блюда были теплыми.
- Исключите жаренные, жирные, соленые, сладкие, острые, копченые продукты. Полностью уберите приправы, они раздражают слизистую кишечника.
- Не кушайте продукты, которые вызывают газообразование и брожение. Это – капуста, редис, бобы, кондитерские и сдобные изделия. Яблоки употребляйте только в печеном виде.
- После еды выпивайте по чашке крепкого чая.
- Замените хлеб сухарями.
Водный режим
При диарее необходимо соблюдать питьевой режим. Чтобы не получить обезвоживание организма, следует пить много жидкости. Если дома Вы не нашли никаких препаратов, которые остановят диарею, воспользуйтесь следующим рецептом. Раствор принимается после туалета. Подогреть воду (до 40°), туда же насыпать соли (чайная ложка), 0,5 ч. л. соды и 3 ч. л. сахара. Перемешать и принимать по 200 мл.
Кроме этого, Вы можете употреблять минеральную воду – Нарзан, Боржоми, Ессентуки. Допускается потребление чая, киселя либо отваров из лечебных трав. Минимальное количество воды – 2-3 литра.

Запрещенные напитки:
- газированная сладкая вода;
- алкоголь;
- квас;
- соки (виноградный, томатный, ананасовый, персиковый);
- какао, кофе, молоко и зеленый чай.
Народные средства
Чтобы вылечить приступы диареи, необязательно принимать только медикаменты. Дополнительно можно воспользоваться народными рецептами:
- Отварить рис в большом количестве воды. Жидкость, которая осталась, слить в стакан. Добавьте 10 грамм измельченного имбиря. Принимать при очередных приступах поноса.
- Отвар коры дуба и зверобоя. По 2 ч. л. каждого компонента заварить в 200 мл «крутого» кипятка. Час настаивать. Процедить. Прием – 50 мл три раза в день.
- Кисель из черники. Протереть через мелкое сито свежие ягоды. Залить 400 мл воды. Поставить на огонь и варить 20 мин. После добавить столовую ложку крахмала. Тщательно мешаем, чтоб не образовались комочки. Варим еще 3 минуты и остужаем. Пить 5 раз в день по 0,5 стакана.
- Черемуха. Стакан «крутого» кипятка налить в ёмкость, где предварительно следует засыпать столовую ложку сушеного компонента. Готовить на паровой бане не более 20-ти минут. После этого отвар остужается и процеживается. Принимать по 1/4 стакана 3 раза в день.
- Нарежьте мелко гранатовую кожуру. Опустите ее в кипяток (400 мл). Оставьте на 25 минут. Употреблять натощак по столовой ложке.
Профилактические меры
Большой процент вероятности проявления диареи вырастает в летнее время. Чтобы этого не произошло, следует придерживаться профилактических правил:
- Как можно чаще мойте руки перед едой. Также после посещения каких-либо людных мест. Если нет возможности воспользоваться мылом, приобретите специальные антибактериальные средства (распылители).
- Мойте продукты под водой. Желательно обдавать их кипятком.
- Не покупайте готовые блюда, которые продают на улице. Если Вы приехали на пляж, воздержитесь от покупки еды (пирожки, кукуруза и прочее).
- Храните скоропортящиеся продукты строго в холодильнике.
- Следите за сроком годности.
- Покупные яйца перед укладкой в холодильную камеру нужно промыть от остатков фекалий кур.
- При приготовлении еды следите за ее прожаркой или проваркой.
- Соблюдайте соседство продуктов. Не кладите сырые продукты рядом с готовыми блюдами, особенно на майонезной или сметаной основе.
- Не пейте воду из-под крана. Употребляйте качественную жидкость.
- Кухонную посуду мойте под горячей водой с использованием средств. Также качественно промывайте под проточной водой.
Если Вы обнаружили понос сразу после еды, который не проходит длительное время, немедленно отправляйтесь в клинику. Это позволит своевременно выявить причину и быстрее избавиться от проблемы. Современная медицина позволит сделать это в кратчайшие сроки.
( 2 оценки, среднее 5 из 5 )
Источник
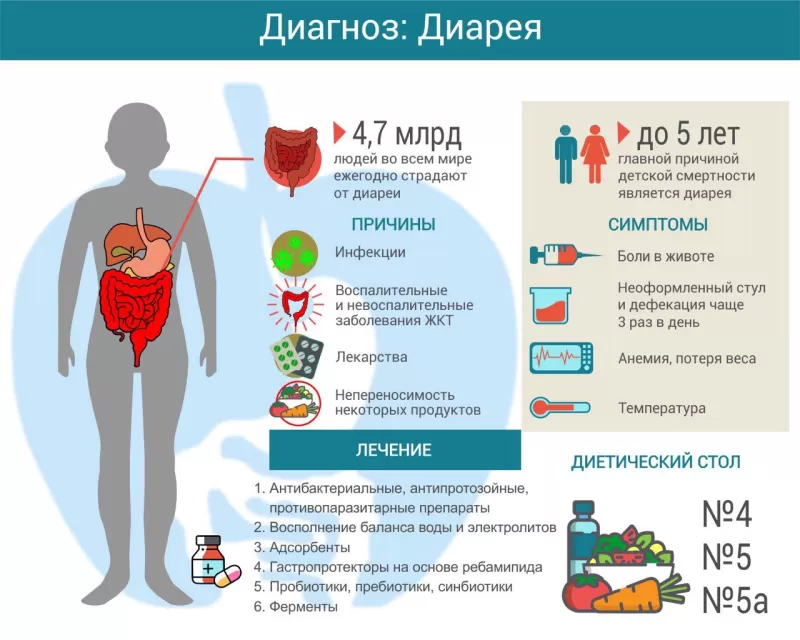
Диарея, или понос — патологическое состояние, проявляющееся частым (более 3 раз в сутки) водянистым стулом, который нередко сопровождается болезненными позывами и анальным недержанием. По данным Всемирной организации здравоохранения (ВОЗ), диарея, а точнее, вызванные ей обезвоживание и нарушения питания — одна из главных причин смерти детей в возрасте до 5 лет1.
Общая информация и классификация
По продолжительности симптомов диарея может быть:
- острой (<14 дней);
- персистирующей (14-30 дней);
- хронической (>30 дней).
По происхождению — инфекционной и неинфекционной. Инфекционная диарея, в свою очередь, может быть:
- вирусной (например, при ротавирусной инфекции);
- бактериальной (сальмонеллез);
- вызванной простейшими (амебная дизентерия).
По механизму возникновения:
- секреторная (когда в просвет кишечника выделяется больше жидкости, чем всасывается, и из-за растяжения кишечная моторика усиливается);
- осмолярная (когда в просвете кишечника появляются вещества, «притягивающие» воду и раздражающие стенку кишки, — непереваренные углеводы, желчные кислоты, непереваренные жиры);
- экссудативная (в просвет кишечника выделяется воспалительный секрет — экссудат);
- дискинетическая (кишечная моторика нарушена из-за измененной нервной или гормональной регуляции).
Строго говоря, диарея — это не заболевание, а симптом, который может появиться при различных болезнях, как инфекционных, так и вовсе не связанных с желудочно-кишечным трактом. Например, одной из причин хронической диареи может стать сахарный диабет, точнее, вызванное повышенным уровнем глюкозы в крови поражение нервов кишечника. Поэтому не стоит диагностировать и лечить диарею самостоятельно — врач определит причину быстрее и точнее.

Диарею могут вызвать как болезни кишечника, так и проблемы со стороны других органов
Причины диареи
Самая частая причина диареи — это инфекция. Возбудитель инфекции может попасть в организм с загрязненной фекалиями водой или пищей. К этой же группе стоит отнести диарею, вызванную паразитарной инвазией (лямблиоз, энтеробиоз, аскаридоз).
Из неинфекционных причин диареи на первом месте стоит нарушение пищеварения. Это может быть врожденная непереносимость тех или иных продуктов, среди которых самые известные — непереносимость лактозы и глютена. Либо нарушение пищеварения возникает из-за хронического заболевания желудочно-кишечного тракта. Например, недостаточность ферментов поджелудочной железы приводит к тому, что непереваренные жиры раздражают кишечную стенку, что, в свою очередь, провоцирует диарею.
Также диарея может быть вызвана хронической неинфекционной патологией кишечника, например, синдромом раздраженного кишечника, неспецифическим язвенным колитом, болезнью Крона. Наконец, её причиной могут стать болезни, не имеющие отношения к желудочно-кишечному тракту. Выше уже была упомянута диабетическая энтеропатия, при которой из-за высокого уровня глюкозы в крови нарушается нормальная иннервация (нервная регуляция) кишечника. В эту же группу можно выделить диарею при гипертиреозе, гипопаратиреозе, хронической сердечно-сосудистой или почечной недостаточности, васкулитах. К диареям, не связанным с патологиями ЖКТ, можно отнести и известную студентам «медвежью болезнь».
В отдельную группу стоит выделить диарею, вызванную приёмом лекарств. Чаще всего её причиной становится бесконтрольный прием слабительных с целью похудеть. Но спровоцировать чрезмерную активность кишечника могут и препараты наперстянки, цитостатики, иммуносупрессоры.
Симптомы диареи
Основные симптомы диареи — учащенная дефекация и жидкий стул. Если дефекация происходит чаще трех раз в сутки, но стул при этом оформлен, о диарее речи не идет.
Часто дефекация сопровождается императивными позывами (внезапным неконтролируемым желанием посетить туалет), болями в животе, урчанием.
При диарее, вызванной инфекцией, картину дополняют рвота, высокая температура, признаки общей интоксикации, иногда — кровь или слизь в кале.

Инфекция — самая частая причина диареи
Диарея, причиной которой становится нарушение пищеварения, обычно сопровождаются признаками мальадсорбции — нарушения всасывания жизненно необходимых веществ. Пациент теряет вес, у него развивается анемия. Резюмируя, можно сказать, что симптомы, сопровождающие диарею, прежде всего, зависят от заболевания, которое вызвало этот синдром.
Диагностика диареи
Диагностика диареи как симптома не представляет труда — достаточно жалоб на частый жидкий стул. Для выявления причины её возникновения врач собирает анамнез (контакт с больными инфекционной диареей, вспышка кишечной инфекции в детском коллективе, больнице, гостинице, наличие сопутствующих заболеваний).
При осмотре врач обращает внимание на болезненность, вздутие живота, асимметрию.
Микроскопическое исследование кала позволяет определить характер нарушения пищеварения. Обнаружение лейкоцитов в кале может говорить о воспалении, а скрытой крови — о язвенном колите, дивертикулите, болезни Крона. Исследование на яйца глист, посев кала, иммуноферментный анализ помогают выявить возбудителя диареи.
Оценить состояние слизистой желудочно-кишечного тракта позволяют эндоскопические методы — фиброгастродуоденоскопия, ирригоскопия. Наконец, в некоторых случаях (например, при нейроэндокринных опухолях) помочь определить причину могут компьютерная томография, магнитно-резонансная томография или позитронно-эмиссионная томография.
Лечение диареи
Лечение диареи будет зависеть от заболевания, её вызвавшего. При инфекционных диареях назначают антибактериальные и противопаразитарные средства. Обязательно нужно компенсировать обезвоживание — именно оно становится причиной смерти при кишечной инфекции. Кроме того, при инфекционных диареях назначают сорбенты — эти средства поглощают выделяемые инфекционным агентом и погибшими клетками кишечника токсины. После окончания острого периода рекомендованы препараты для восстановления нормальной микрофлоры: пробиотики (живые «полезные» микробы), пребиотики (вещества, способствующие размножению нормальной микрофлоры) и синбиотики (средства, сочетающие пробиотики и пребиотики).
При диарее, вызванной сбоем в пищеварения, рекомендуют ферментные препараты, при нарушениях моторики — прокинетики (итомед). В случае хронических воспалительных заболеваний кишечника назначают противовоспалительные, иногда — цитостатики и иммуносупрессоры.
При хронической диарее, вызванной воспалительными заболеваниями, а также при синдроме раздраженного кишечника для ускорения восстановления слизистой оболочки кишечника рекомендован прием гастропротекторов (ребамипида).
Если болезнь вызвана патологией других органов и систем, назначают средства для лечения основного заболевания и дополняют эту терапию препаратами для нормализации кишечной моторики.
Очень важна в терапии диареи диета. Диетический стол напрямую зависит от причины возникновения синдрома. Чаще всего рекомендуют диету №4 по Певзнеру — она показана при инфекционных заболеваниях кишечника. Если диарея вызвана патологией поджелудочной железы, назначают Стол №5а, при заболеваниях желчного пузыря — Стол №5. В случаях, когда диарею вызывает непереносимость конкретного продукта, бывает достаточно исключить из рациона только этот продукт (безлактозная, безглютеновая диета).
Прогноз и профилактика диареи
При инфекционных диареях прогноз зависит от тяжести болезни и своевременности медицинской помощи: в странах с неразвитой медициной летальные исходы нередки. Но при своевременном восполнении потери воды и электролитов, как правило, наступает полное выздоровление.
Для профилактики инфекционной диареи нужно соблюдать правила гигиены, мыть руки, фрукты и овощи, пить только кипяченую или фильтрованную воду. Путешествуя по странам Азии и Африки, лучше употреблять только бутилированную воду, овощи и фрукты мыть с мылом и не покупать напитки со льдом — его обычно делают из некипяченой воды, в которой могут присутствовать возбудители кишечных инфекций.
[1]Всемирная Организация Здравоохранения. Лечение диареи. Учебное пособие для врачей и других категорий медработников старшего звена. 2006 г.
Источник
