Как лечить понос после операции на кишечнике
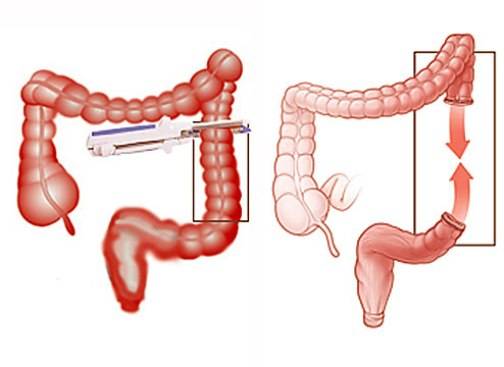
Диарея после операции на кишечнике — распространенное явление. Абдоминальная (или другая) операция может вызвать синдром раздраженного кишечника (СРК) , нарушить нормальную микрофлору кишечника или вызвать кишечную инфекцию, и все это может привести к диарее. Диарея после операции на кишечнике — тема следующей статьи на gastritinform.ru.
Диарея после операции на кишечнике
После частичного или полного удаления толстой кишки может возникнуть хроническая диарея, потому что кал, покидая тонкий кишечник, все еще остается довольно водянистым. Диарея может уменьшиться через несколько недель или месяцев после колэктомии, поскольку тонкий кишечник адаптируется и может поглощать больше воды.
Следует попробовать диету с мягкими продуктами , такими как хлеб, рис, полента или макароны; следует избегать сырых фруктов и овощей, соусов и острой пищи. Жидкость, потерянную при диарее, следует восполнить; спортивные напитки, содержащие натрий, который способствует абсорбции воды, могут быть подходящими. Лоперамид может отсрочить диарею на несколько часов, но этот препарат не предназначен для длительного применения.
 После частичного или полного удаления толстой кишки может возникнуть хроническая диарея, потому что кал, покидая тонкий кишечник, все еще остается довольно водянистым
После частичного или полного удаления толстой кишки может возникнуть хроническая диарея, потому что кал, покидая тонкий кишечник, все еще остается довольно водянистым
Синдром демпинга (быстрое опорожнение желудка)
В течение 6 месяцев после частичного или полного хирургического удаления желудка или повреждения его выхода (привратника) может развиться быстрое опорожнение желудка: непереваренная пища из желудка, быстро попадая в двенадцатиперстную кишку, может затягивать воду из сосудов кишечника в полость кишечника и 10 -60 минут после еды могут появиться следующие симптомы: тошнота, рвота, спазмы в животе, диарея, головокружение и учащенное сердцебиение .
Через 1,5-4 часа некоторые из пострадавших могут испытывать беспокойство, слабость, тремор или голод , предположительно из-за падения уровня глюкозы в крови по следующему механизму: глюкоза, внезапно поступающая из желудка, быстро всасывается из тонкой кишки. в кровь; это вызывает высвобождение большого количества инсулина, который позволяет глюкозе проникать в клетки организма, что приводит к быстрому падению уровня глюкозы в крови.
Пациенты, которые начинают избегать еды из-за боязни симптомов, могут начать худеть. Пациенты с диабетом, желудочным рефлюксом или те, кто принимает метоклопрамид, могут иметь больший риск развития демпинг-синдрома.
Диагноз можно поставить на основании симптомов и теста на опорожнение желудка.
Профилактика демпинг-синдрома
- Диета : отказ от фруктозы, лактозы и FODMAP и плотная еда могут предотвратить симптомы.
- Лежание после еды может замедлить опорожнение желудка.
- Лекарственные средства: пектин или гуаровая камедь увеличивают вязкость проглоченной пищи и, таким образом, замедляют опорожнение желудка; акарбоза замедляет всасывание глюкозы, предотвращая высвобождение большого количества инсулина и, как следствие, гипогликемию; октреоид замедляет кишечный транзит.
- Хирургия: реконструкция привратника или установка сегментов кишечника с «обратной перистальтикой» не всегда дает удовлетворительные результаты ( 2 ).
Прогноз
В большинстве случаев болезнь проходит сама по себе в течение нескольких месяцев.
Диарея после операции на кишечнике (тонкой кишке)
Уменьшение абсорбирующей поверхности после хирургического удаления части тонкой кишки или из-за другого заболевания, такого как болезнь Крона , может привести к хронической диарее, утомляемости и потере веса, состоянию, известному как синдром короткой кишки (SBS). Осложнениями являются обезвоживание, нарушение электролитного баланса, недоедание, а также камни в желчи и почках.
Уменьшение длины тонкого кишечника на 50% обычно хорошо переносится; при потере 50-75% нужна специальная диета; если более 75% тонкой кишки потеряно, обычно требуется длительное полное парентеральное питание (парентеральное питание, вводимое внутривенно). Выпадение тощей кишки обычно переносится хорошо, поскольку оставшаяся подвздошная кишка может адаптироваться (абсорбирующие ворсинки увеличиваются в размере и количестве); процесс адаптации может занять до 2 лет.
Однако потеря подвздошной кишки (основного места всасывания желчных кислот и витамина B12) не может быть компенсирована. Если желчные кислоты не усваиваются, жиры и жирорастворимые витамины (A, D, E, K) не могут усваиваться и будут теряться со стулом. Если клапан между тонкой и толстой кишкой (илеоцекальный клапан) удален, бактерии толстой кишки могут проникнуть в тонкий кишечник и вызвать диарею.
Удаление толстой кишки не оказывает большого влияния на усвоение питательных веществ.
Советуем почитать: Опорожнение кишечника при беременности.
Как диагностируется SBS
Анамнез кишечных заболеваний или хирургических операций и диареи, анализы крови, показывающие дефицит минералов и витаминов A, D, E и K, и анализы стула, показывающие повышенное количество сахаров и белков, говорят в пользу SBS. Непрямая калориметрия и водородный дыхательный тест используются для оценки степени мальабсорбции.
 Удаление толстой кишки не оказывает большого влияния на усвоение питательных веществ
Удаление толстой кишки не оказывает большого влияния на усвоение питательных веществ
Терапия SBS
- Диета: после обширной резекции кишечника требуется полное парентеральное питание (TNP), чтобы позволить заживлению оставшейся части кишечника. Позднее через назогастральный зонд вводится энтеральное питание с элементарной диетой (препараты незаменимых аминокислот, углеводов, жиров и электролитов), которые легко усваиваются (поскольку они неприятны). Раннее начало энтерального питания необходимо для успешной адаптации кишечника. Может последовать оральное кормление небольшими порциями нежирных продуктов. У многих пациентов можно добиться вполне нормальной диеты, но некоторым из них потребуется длительное или постоянное полное парентеральное питание.
- Добавки: могут потребоваться витамин B12 и другие витамины, минералы и пищеварительные ферменты.
- Лекарства: холестирамин связывает неабсорбированные желчные кислоты, предотвращая их раздражение стенки толстой кишки. При тяжелой диарее можно использовать октреотид , подавляющий секрецию желудочного и панкреатического сока. Часто необходимы антацидные препараты. Антибиотики используются при чрезмерном бактериальном росте в тонком кишечнике.
- Хирургия: доступно несколько операционных методов для искусственного удлинения оставшейся части тонкой кишки или для замедления времени прохождения через кишечник и, таким образом, увеличения абсорбции. Трансплантация тонкой кишки (и в конечном итоге поврежденной печени) предназначена для пациентов, у которых восстановление перорального кормления не было успешным.
Диарея после операции на кишечнике — явление, которое следует контролировать. Если у Вас остались вопросы, задайте и врачу.
Консультация гастроэнтеролога онлайн.
Post Views:
287
Навигация по записям
Источник
Очень прошу помощи тех кто был прооперирован. Помогите советом, поделитесь информацией, умоляю вас. В прошлый четверг (уже 6 день после операции) маме сделали резекцию кишечника, прямая кишка, онкология 3 степень. Ничего не кушала. Тоесть без еды. Вчера началось растройство, врачи не знают откуда берется кал если нет еды. Кто с таким сталкивался? Напишите что-то, так хочу успокоится.
Понос после операции на кишечнике является довольно частым видом осложнения и обычно обуславливается самим оперативным вмешательством. В данном случае следует учитывать характер и радикальность проведенной операции (резекции). Например, в случае удаления существенной части тонкой кишки, происходят нарушения в работе кишечника. Возникает так называемый синдром короткой кишки (СКК). СКК- это целый набор разнообразных хронических расстройств, развивающихся после резекции более 75% кишечника (тонкой кишки). Данный синдром может быть ярко выражен, в том числе и посредством поноса.
Кроме того, в качестве причины поноса нельзя исключать и наличие у пациента предшествующих операции заболеваний, таких, как дизентерия, дисбактериоз, колит, панкреатит и пр. Следует учитывать, что понос может быть вызван занесенной инфекцией. Учитывая, что для лечения диареи применяют определенные группы антибиотиков, иногда может возникнуть ситуация, когда само их применение вызывает жидкий стул. В данном случае врач по результатам обследования больного и при положительной динамике борьбы с инфекцией может существенно сократить дозировку принимаемых антибиотиков или же вообще исключить их прием.
В медицинской практике считается, что понос после операции на кишечнике, то есть после наркоза, — обычное явление. Потому это проявление не стоит считать серьезным осложнением. Но это применимо только к тем случаям, когда проявление послеоперационного поноса беспокоит больного не более 2-3 дней после операции. На этом этапе очень важно следить за стулом, если наблюдаются сгустки крови, рвота, то необходимо немедленно указать на это лечащему врачу.
Особое внимание следует обратить на то, сопровождают ли понос повышенная температура, тошнота и рвота. Это может указывать на серьезное послеоперационное осложнение. В этой ситуации больному необходимо будет сдать целый ряд назначенных врачом анализов, которые помогут выявить характер усилившегося осложнения, а также выработать дополнительные условия эффективного лечения. Строгое соблюдение всех рекомендаций врача, основанных на полученных результатах анализов, позволит существенно снизить послеоперационные риски.
Следует заметить, что при любом из перечисленных выше случаев для успешного прохождения послеоперационного периода пациент должен неукоснительно соблюдать все рекомендации лечащего врача.
Основные рекомендации при лечении послеоперационного поноса
В послеоперационный период основным условием успешного купирования длительного нарушения перистальтики кишечника является полноценное обследование пациента. В данном случае врач определит, какие анализы следует сдать больному. Это необходимо для исключения более серьезных осложнений, а также для определения причины, которая вызывает нарушение в работе кишечника. Кроме того, анализы позволят вовремя диагностировать появление инфекции в кишечнике или послеоперационного воспаления.
Если по результатам анализов серьезных патологических изменений не будет выявлено, то врач составит план консервативного лечения, который будет включать в себя диету, определенные физические упражнения для повышения тонуса мышц тазового дна, а при необходимости — препараты, устраняющие симптомы поноса и улучшающие пищеварение в такой непростой период для пациента. В случае, если диарея все-таки была вызвана развитием инфекции, врачом обычно назначаются определенные антибиотики.
При диагностировании у пациента дисбактериоза врач временно ограничивает прием антибиотиков и назначает противогрибковые средства и витамин В. Кроме того, следует определить возможность использования препаратов, которые действуют как биостимуляторы и репаранты системного действия. Для восстановления у пациента нормального стула в послеоперационный период врач может назначить лекарственные средства, нормализующие перистальтику кишечника. Дополнительно возможно применение ферментов, регулирующих пищеварение.
Необходимость взаимодействия врача и пациента при лечении
Заниматься самолечением в случае проявления послеоперационного осложнения в виде продолжительного поноса категорически противопоказано. Больному следует знать, что самостоятельное лечение любых послеоперационных осложнений является задачей непростой и требует серьезного внимания как врача, так и пациента.
В таких случаях специалист особое внимание уделяет постоянному наблюдению и обследованию больного, составляет индивидуальный план лечения, который можно выразить в виде последовательной схемы действий:
- углубленное обследование врачом и составление индивидуального плана терапии по полученным результатам;
- лечение;
- вторичное обследование через 2 или 3 недели;
- определение результатов эффективности лечения и внесение возможных корректировок в план лечения;
- контроль за развитием динамики осложнения.
Из этого видно, что постоянное наблюдение и обследование пациента у специалиста — это абсолютная необходимость.
Установление режима питания
Для повышения эффективности лечения послеоперационного осложнения в работе перистальтики кишечника пациенту назначается щадящее питание.
После операции на кишечнике диетотерапия является одним из основных, а в случае отсутствия патологических послеоперационных изменений, возможно, главным и необходимым условием для того, чтобы организм больного как можно быстрее восстановился. Поэтому пациенту следует ответственно и с особой тщательностью подойти к рациону своего питания.
Медициной давно определены наиболее важные требования к питанию в послеоперационный период, такие как:
- в течение 2-3 недель после резекции кишечника назначается строжайшая диета;
- соблюдать временной режим питания;
- установить дробный режим питания небольшими порциями;
- рекомендуется протирать пищу, так как прием ее в грубом виде может привести к осложнениям;
- больной должен исключить жареное и жирное;
- продукты желательно готовить на пару, но можно и отваривать или потушить;
- в послеоперационный период следует относиться с большой осторожностью к тем видам овощей и фруктов, которые могут спровоцировать метеоризм (орехи, помидоры, цитрусовые);
- не рекомендуется употребление кондитерских сладостей;
- будет полезным употребление кисломолочных продуктов, которые помогут восстановить микрофлору кишечника;
- в процессе приготовления блюда желательно доводить его до мягкой консистенции, например, это может быть рисовый суп (вегетарианский), каши на воде, пюре из яблок, протертая тушеная тыква;.
- по мере ослабления симптомов и нормализации стула в рацион можно добавлять нежирные мясные или рыбные блюда;
- онкобольным необходимо специальное лечебное питание.
Готовить еду с соблюдением вышеуказанных правил можно как с помощью блендера, так и с помощью пароварки.
Отдельно необходимо отметить, что при продолжительном послеоперационном поносе из организма больного выводится большое количество жидкости и полезных микроэлементов. Установлено, что при потере 10% всей жидкости человек может впасть в кому. В случае же достижении 20-процентного уровня потерь возникает прямая угроза жизни. Поэтому во избежание катастрофических последствий от критической потери воды в организме пациенту следует помнить о необходимости ее своевременного восполнения. При этом больному не рекомендуется ограничиваться только водой, а желательно еще и принимать специальные растворы на основе глюкозы и солевых компонентов.
Онкологические заболевания часто осложняются развитием диареи. Понос при раке ‒ это довольно опасное состояние, которое при отсутствии лечения может привести к кишечной травме, обезвоживанию и потере важных электролитов.
Симптомы включают наличие водянистого испражнения, боли в животе, спазмы, неспособность удерживать стул. Диарея при раке представляет собой побочный эффект терапевтических мероприятий или инфицирование организма. Мало того, может усугубляться действием некоторых продуктов питания при несоблюдении специальной диеты при раке.
Уровни заболевания
Институт рака установил такие этапы для определения сложности:
- Начальная стадия представляет увеличение испражнений до четырех раз в день.
- Количество суточного стула колеблется от 4-х до 6-и раз.
- При семи испражнениях на день рекомендована госпитализация.
- Ухудшение состояния до 10-и отхождений стула в сутки опасно для жизни. Может сопровождаться кровью и слизью.
Почему возникает понос при раке?
Применение некоторых методов противоракового лечения, как и другие факторы протекания онкологического заболевания, способны вызвать диарею:
- Действие самой опухоли, которая производит гормоны и химические вещества (паранеопластический синдром).
- Химиотерапия раздражает слизистую пищеварительной системы. Осложнение обычно возникает в первые дни. Опасные медикаменты содержат фторпиримидины или иринотекан.
- Радиотерапия в области таза и заднего прохода. Дефекация иногда проявляется совместно с метеоризмами и спазмами.
- Инфекции, что ослабляют иммунную систему наряду с онкозаболеванием.
- Побочные эффекты препаратов, в частности некоторые типы антибиотиков, противорвотных, слабительные, медикаменты с содержанием магния.
Понос при раке желудка
Может быть спровоцирован как самим новоформированием, так и его лечением, в частности:
- выработкой гормонов, что стимулируют двоеточие секретировать воду;
- инфекциями, которые вмешиваются в функционирование органа;
- антибиотиками, способными изменить состав нормальных бактерий в кишечнике;
- пациенты после операции, у которых снижена способность переваривать пищу. В связи с этим образовываются хронические бактерии.
Понос при раке кишечника
Опорожнения не только частые, но и характеризуются следующими условиями:
- выделяется слизь;
- фекалии начинают принимать малокалиберную или лентовидную форму. Это значит, что образование сжимает внутреннее пространство кишок и препятствует отхождению кала;
- проявляются брюшные судороги. Может означать непроходимость кишечника ‒ закупорку, блокирующую циркуляцию крови. В зависимости от тяжести, в животе возникает спазм. Болезненность и кровавость выделений указывает на то, что новообразование перфорирует стенки кишечника.
Диарея при раке прямой кишки
При кишечных онкоформированиях различные стадии расстройства ‒ не редкость. Вместе с ними выявляются и такие особенности:
- наличие кровавого стула, спровоцированного развитием опухоли, которая повреждает стенки органа;
- несмотря на терапию, состояние пациента ухудшается;
- спастические боли свидетельствуют о сложности диареи и требуют интенсивного лечения;
- общая слабость, вялость, головокружение, отсутствие мочеиспускания или моча темного цвета.
Для управления ситуацией желательно сдать анализы крови на жирорастворимые витамины, в частности В12, а также исследовать кал.
Понос при раке: что делать?
- Пить много прозрачной жидкости (натуральных соков из абрикоса, персика, груши, клюквы, винограда; бульоны).
- Есть мягкие продукты с низким содержанием клетчатки: бананы, яйца пашот или вареные, картофель без масла, рис, тосты.
- Питаться часто и небольшими порциями.
- Употреблять в пищу продукты с высоким содержанием калия, поскольку он может быть потерян организмом.
- Попробовать применить пробиотики ‒ полезные бактерии, способствующие восстановлению нормального пищеварения. В натуральном виде находятся в йогуртах и кефире. Также, предлагаются в фармакологических средствах.
- Избегать продуктов, раздражающих желудочно-кишечный тракт: алкоголь, кофеин, капуста, апельсиновый и сливовый соки и пр.
Лечение
Если проявления диареи вызваны терапевтическими мерами (химией, радиацией) или операцией, связанной с раком кишечника, диета вряд ли поможет. Нужно обращаться за помощью к специалистам.
Врачи обычно уведомляют пациента о системе воздействия на позывы к дефекации:
- Установить точную причину, чтобы лечить заболевание в комплексе, а не просто снять симптомы.
- Назначить лекарственную терапию соответственно к уровню болезни.
- Применять средства народной медицины.
- Руководить позывами с помощью специальных упражнений. Эти навыки особенно полезны больным после резекции.
Препараты
Большинство средств продается без рецепта. Когда пациент пребывает в стадии активного лечения онкологического процесса, все процедуры должны быть предписаны врачом.
Антидиарейные агенты представляются медикаментами, что должны назначаться комплексно:
- транзитные кишечные ингибиторы: “Имодиум”, “Ломотил” и аналоги “Энкефалина”;
- антисекреторные средства: октреотид ацетата, берберин, блокаторы хлоридных каналов и др.;
- аминокислоты, глюкоза, растворы для пероральной регидратации;
- вещества, поглощающие токсины: разнообразные глины, уголь и пр.;
- противоспазматические: гиосцин бутилбромида (“Бускопан”).
Первая помощь
Первое, что должен предпринять больной, ‒ принять фармацевтические лекарства против диареи. Это, например, “Лоперамид” (“Имодиум”) по такой схеме:
- две капсулы (4 мг) с начала обострения и по 2 мг каждые два-три часа до прекращения поноса;
- на ночь стоит выпить также 4 мг и продолжать каждые четыре часа в течение ночи до утра.
Если средство не работает, можно чередовать его с одной дозой “Ломотила” вместо “Имодиума” (1 к 2).
При чрезмерной дефекации человек может потерять много жидкости, вследствие чего наступит обезвоживание. Чтобы предупредить осложнение, в дополнение к лекарственным препаратам обязательно нужно употреблять электролиты ‒ напитки с содержанием натрия, калия и сахара.
Народные рецепты лечения
Существуют некоторые способы, замедляющие усиленную работу кишечника и уменьшающие частоту стула, в частности:
- 3,5 г подорожника или 100 мл отвара этой травы соединить с 1 чайной ложкой метилцеллюлозы и развести в воде. Выпивать после еды один раз и перед сном на протяжении 5 дней. 1 час после приема запрещено принятие любой иной жидкости.
- С 6-го по 10-ый день дозу увеличить вдвое.
- С 11-го по 15-ый ‒ можно пить 4 раза в день.
После прекращения симптомов выход из лечения должен быть плавным и постепенным: сначала съесть полноценный нежирный и неострый полезный завтрак, затем ‒ умеренный обед и т.д.
Также, контролировать диарею помогут такие рецепты:
- морковно-лимонно-яблочный сок;
- Лактацид, соевое, рисовое и миндальное молоко, йогурт домашнего приготовления из лактозы;
- батончики из черники и мюслей;
- пюре с тыквы;
- рисовый суп.
Понос при раке чреват многими осложнениями, поэтому требует очень квалифицированного подхода и грамотного лечения.
Источник
